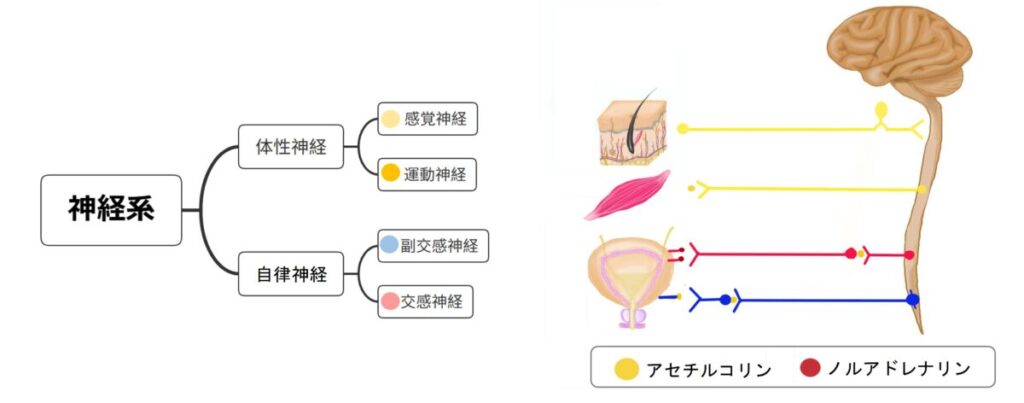
線維筋痛症とは
線維筋痛症は、リウマチ性疾患に分類されることがありますが、関節や筋肉に炎症や自己免疫異常が見られる病気ではありません。現在は、中枢神経における痛みの調整機能の異常(中枢性感作)を主な病態とする、機能性疼痛症候群と理解されています。脳や脊髄で痛みが過剰に増幅され、本来は痛みでない刺激も強い痛みとして感じられる一方、痛みを抑える神経の働きが低下しています。また自律神経のバランス異常が関与し、睡眠障害、強い疲労感、集中力低下、頭痛、過敏性腸症候群など多彩な症状を伴います。
検査で明確な異常が出ないため診断が難しく、うつ病や身体症状症と混同されやすいのも特徴です。30~50代の女性に多く、慢性的ストレス、トラウマ体験、感染症、生活リズムの乱れなどが発症・増悪要因と考えられています。
- 病態理解(中枢・末梢・自律神経)
- 他疾患との鑑別の難しさ
- 精神医学との境界
- 臨床現場での説明の困難さ
といった、線維筋痛症の本質的な難点があります。 線維筋痛症は「何が原因か」を単線的に説明できないからこそ、臨床家側の理解が整理されていないと、クライエントに不安・自己否定・誤解を生みやすい疾患です。
線維筋痛症の疾患分類と位置づけの整理
現在の線維筋痛症(Fibromyalgia:FM)の理解を疾患概念 → 病態生理 → 他疾患との鑑別(身体・精神)→ 症状の広がり → 臨床上の難しさという流れで体系的に解説します。
- 1. 疾患分類と位置づけの整理
-
■ 分類上の位置
- 線維筋痛症は伝統的にはリウマチ性疾患群に含まれてきました
- しかし現在は、炎症性・自己免疫性リウマチ疾患ではないという点が国際的に明確化されています
■ 現代的理解
- 中枢性感作(central sensitization)を中核とする機能性疼痛症候群
- 構造異常や炎症所見ではなく、痛みの処理・抑制システムの機能異常が本態
- 2. 病態生理:何が起きているのか
-
① 自己免疫・炎症は?
- 血液検査:
- CRP、ESR、自己抗体:基本的に正常
- 画像検査:
- 関節破壊、炎症所見:なし
→ 関節リウマチやSLE(全身性エリテマトーデス)とは病態が本質的に異なる
② 中枢神経系の異常(核心)
■ 中枢性疼痛増幅
- 脳・脊髄レベルで
- 痛覚入力に対する過剰反応
- 本来「痛みでない刺激」も痛みとして知覚
例:
- 軽い圧迫 → 激しい痛み
- 衣類の接触 → 苦痛(アロディニア)
■ 下行性疼痛抑制系の障害
- セロトニン・ノルアドレナリン系による「痛みを抑えるブレーキ」機能の低下
- これがSNRI・TCA(三環系抗うつ薬)が有効な理由
③ 末梢神経・自律神経との関連
■ 末梢神経
- 明確な神経損傷はないが
- 小径線維ニューロパチー様所見(末梢神経の障害様)が報告されることも
- 手足の末端から始まり、焼けるような、刺されるような、電撃的な痛み
- 痛覚入力の「質」が異常化している可能性
■ 自律神経系
- 多くの患者で:
- 交感神経優位
- 副交感神経低下
- 結果:
- 睡眠障害
- 易疲労
- 動悸・めまい・冷え・過敏性腸症状
→ 「全身性機能調節障害」として理解する方が臨床的に有用
- 血液検査:
- 3. 他の疼痛疾患との比較
-
■ 筋筋膜性疼痛症候群(MPS)
項目 MPS 線維筋痛症 痛み 局所(筋) 全身性 トリガーポイント 明確 圧痛点はあるが非局在 原因 筋・姿勢・使い過ぎ 中枢性感作 治療 局所治療有効 中枢介入が必須 -
■ 中枢性疼痛症候群との関係
- 線維筋痛症は、「非器質性中枢性疼痛症候群の代表例」
- 脳卒中後疼痛などとは異なり、明確な器質損傷がない
- 4. 症状の全体像(痛みだけではない)
-
■ 疼痛
- 広範囲・移動性
- 深部痛、焼けるような痛み、刺すような痛み
- 日内変動・天候影響
■ 非疼痛症状(極めて重要)
- 強い疲労感
- 睡眠障害(熟睡感欠如)
- 認知機能低下(fibro fog)
- 抑うつ・不安
- 過敏性腸症候群
- 頭痛、顎関節痛
- 感覚過敏(音・光・匂い)
→ 多臓器・多系統症状
- 5. 検査で「異常が出ない」ことの意味
-
■ 検査がない=存在しない病気?
→ 否
- 線維筋痛症は:
- 機能異常(functional disorder)
- 動的ネットワークの問題
- 構造・炎症を捉える検査とは相性が悪い
- 線維筋痛症は:
- 6. 精神医学的鑑別が難しい理由
-
① 症状の重なり
- うつ病:
- 疲労、疼痛、睡眠障害
- 不安障害:
- 自律神経症状
- 身体症状症:
- 多彩な身体訴え
② 誤解されやすい点
- 「精神的な問題だから痛い」のではない
- 痛みが脳機能を変化させ、二次的に精神症状が出る
- 「ウインドアップ現象」とも呼ばれ、痛み刺激が繰り返されることで、痛みが次第に増幅していく現象がある
- うつ病:
- 7. 臨床的に重要な視点(まとめ)
-
■ 線維筋痛症とは
- 炎症でも自己免疫でもない
- 心因性単独でもない
- 中枢神経 × 自律神経 × ストレス脆弱性の相互作用
■ 説明の要点
- 「体のどこかが壊れている病気ではありません」
- 「痛みを感じる仕組みが過敏になっています」
- 「検査で異常が出ないこと自体が、この病気の特徴です」
線維筋痛症の概要(定義と位置づけ)
線維筋痛症(Fibromyalgia:FM)を「疼痛疾患」ではなく、神経系・心理社会的要因を含む全身性ストレス関連症候群として把握することが極めて重要です。
1ページ目の女性のケースを基にしています。
- 1. 線維筋痛症の概要(定義と位置づけ)
-
1-1. 基本定義
線維筋痛症(FM):
- 明確な器質的異常が検出されない
- 3か月以上持続する全身性の慢性疼痛
- 中枢神経系の疼痛処理異常(中枢性感作)を中核とする慢性疾患です。
現在は、「中枢神経系の疼痛調節障害を主とする機能性疼痛症候群」と位置づけられています。
1-2. ICD・診断上の位置づけ(重要)
- ICD-11:
MG30.01 Chronic widespread pain / Fibromyalgia - 精神疾患ではないが、精神医学・心身医学と強く接続する境界領域疾患
「心因性疼痛」ではありませんが、心理社会的ストレスが発症・増悪・遷延に深く関与します。
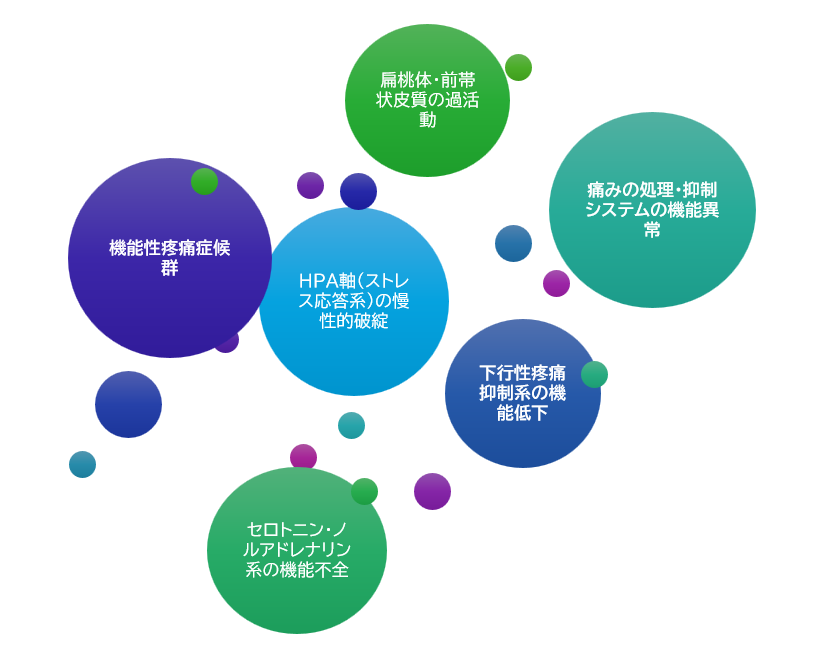
- 2. 病態理解の中核:中枢性感作(Central Sensitization)
-
線維筋痛症の本質は、痛みの入力が増えているのではなく、「脳が痛みを強く感じすぎている状態」
2-1. 中枢性感作とは
- 通常は痛みとして認識されない刺激
(軽い圧・接触・冷温)
⇓ - 過剰な疼痛信号として脳で処理される
2-2. 関連する神経機構
- 脳幹〜脊髄レベルの下行性疼痛抑制系の機能低下(上行性痛覚伝達系と対になる)
- セロトニン・ノルアドレナリン系の機能不全
- 扁桃体・前帯状皮質の過活動
- HPA軸(ストレス応答系)の慢性的破綻
「痛み × 情動 × ストレス ×睡眠」が相互に悪循環を形成
- 通常は痛みとして認識されない刺激
- 3. 主な臨床症状(コア症状)
-
3-1. 疼痛症状(必須)
- 全身性・左右対称性の痛み
- 筋肉痛、関節痛、灼熱感、締め付け感
- 痛みの部位が日によって変動
- 天候・疲労・心理的ストレスで増悪
※画像や検査所見では説明できないことが多い
3-2. 疲労・身体症状
- 強い慢性疲労感
- 朝のこわばり
- 易疲労性
- しびれ、むずむず感
- 過敏性腸症候群様症状
- 頭痛(緊張型・片頭痛)
- 動悸、めまい
3-3. 睡眠障害(極めて重要)
- 入眠困難
- 中途覚醒
- 熟眠感の欠如(ノンレム睡眠の質低下)
睡眠障害は疼痛悪化の最大の増悪因子
- 認知・心理症状(誤解される領域でもある)
-
4-1. 認知症状
- 集中力低下
- 記憶力低下
- 思考のもやもや感(fibro fog)「ブレインフォグ」
4-2. 情動・心理症状
- 抑うつ気分
- 不安
- 易刺激性
- 感情調整困難
二次的反応であることが多く、「痛みの結果としての抑うつ・不安」である点が重要です。
- 5. 線維筋痛症とトラウマ・ACEの関連(臨床的要点)
-
多数の研究で、
- 幼少期逆境体験(ACE)
- 慢性的対人ストレス
- 見捨てられ不安・安全基地の不安定さ
が 発症リスク・重症度と相関することが示されています。
本ケースでは
- ACE
- カサンドラ症候群経験
- 離婚・警察介入による「安全基地の急激喪失」
が中枢性感作をさらに増幅している可能性が高いです。
- 6. 現在使用薬物との臨床的対応関係(整理)
-
本ケースでの薬剤の使用は
- デュロキセチン
→ 疼痛抑制系(SNRI)として第一選択薬 - プレガバリン
→ 中枢神経過敏性の緩和 - ゾルピデム
→ 睡眠改善(ただし質改善には限界) - セパゾン
→ 不安緩和だが依存・認知鈍麻に注意
薬物療法は必要だが十分条件ではない
- デュロキセチン
- 7. 臨床的に重要な誤解と注意点
-
- 「気のせい」「心の問題」と扱われると症状は悪化
- 痛みを否定される経験がトラウマを再活性化
- 過剰な行動制限・逆に過活動も悪循環を生む
- 8. 本ケース理解のための要点整理
-
この女性のケースは、
- 疼痛疾患
- 発達性トラウマ
- 愛着不安
- 安全基地喪失
- 社会的孤立・生活困難
が同時進行する「多層的ストレス症候群」の状態にあります。
線維筋痛症は
「この人が弱いから起きている病気」ではなく、
「これまでの過酷な適応の結果として生じている神経系の疲弊状態」
と理解することが、支援の出発点になります。
クライエント向け・医療的説明
線維筋痛症は「説明の仕方そのものが治療的介入になる疾患」であり、言葉の選び方ひとつで安心にも悪化にもつながります。 以下に、医療的に正確でありながら、クライエントの尊厳と安心を守る説明文を提示します。
「まず大切なことからお伝えします。
線維筋痛症は“気のせい”でも、“心が弱いから”でもありません。
今の医学では、体と脳の痛みの感じ方のシステムに変化が起きている状態だと考えられています。」
「通常、人の体には『危険な痛みだけを感じ取るブレーキ』が備わっています。
ところが線維筋痛症では、そのブレーキがとても疲れてしまって、
本来なら痛みとして感じない刺激まで、強い痛みとして脳(神経システム)が受け取ってしまう状態になっています。」
「レントゲンや血液検査で異常が見つかりにくいのは、筋肉や骨が壊れているからではなく、
“痛みを処理する仕組みそのもの”が過敏になっているからです。
そのため、検査が正常でも、痛みが本物でないということにはなりません。」
「この病気は痛みだけでなく、
・強い疲れ
・眠っても回復しない感じ
・集中しにくさ
・気分の落ち込みや不安
が一緒に出ることが多いです。
これは体がずっと緊張状態に置かれてきた結果と考えられています。」
「これまでの人生で、たくさん頑張り続けたり、心や体に強い負荷がかかる時期が長く続いた方に、この状態が起きやすいことが分かっています。
これはあなたの性格や努力不足ではなく、体が精一杯耐えてきた結果だと考えてください。」
「線維筋痛症は、『完全に消えるか・消えないか』ではなく、『症状を小さくし、波を穏やかにしていく』病気です。
薬、睡眠、体の使い方、心の休ませ方を組み合わせることで、“今より楽に生きられる状態”を作っていくことは十分可能です。」
「私は、あなたの痛みは現実のものであるという立場で関わりますので、一緒に、体と神経を少しずつ休ませる方法を探していきましょう。」
線維筋痛症セルフチェックリスト(40項目)
「線維筋痛症セルフチェックリスト(40問)」です。
※診断目的ではなく、「状態理解・医療相談の補助」として使用する前提で構成しています。
【回答方法】以下の質問について、直近3か月の状態を思い浮かべてお答えください。
- □ はい
- □ いいえ
| № | 線維筋痛症セルフチェックリスト(40項目) | 回答 |
|---|---|---|
| A.痛みの特徴(1〜10) | ||
| 1. | 体のあちこちに痛みがある | |
| 2. | 痛む場所が日によって変わる | |
| 3. | 左右対称に痛みを感じることが多い | |
| 4. | 軽く触れただけでも痛みを感じる | |
| 5. | 押されると強い痛みを感じる | |
| 6. | 筋肉が常にこわばっている感じがある | |
| 7. | 関節に異常がないと言われたが痛みが続いている | |
| 8. | 天候や気圧の変化で痛みが悪化する | |
| 9. | 疲れると痛みが強くなる | |
| 10. | 痛みの原因がはっきりしないと言われたことがある | |
| 疲労・身体症状(11〜20) | ||
| 11. | 十分休んでも疲れが取れない | |
| 12. | 朝起きたときから体が重い | |
| 13. | 少しの活動で強く疲れる | |
| 14. | 体にしびれや違和感を感じることがある | |
| 15. | 手足が冷えやすい、または火照りやすい | |
| 16. | 頭痛が頻繁に起こる | |
| 17. | めまいや立ちくらみがある | |
| 18. | 動悸や息苦しさを感じることがある | |
| 19. | 胃腸の不調(下痢・便秘・腹痛)が続いている | |
| 20. | 医師から「自律神経の乱れ」を指摘されたことがある | |
| C.睡眠・回復感(21〜28) | ||
| 21. | 寝つきが悪い | |
| 22. | 夜中に何度も目が覚める | |
| 23. | 眠っても熟睡感がない | |
| 24. | 朝起きても回復した感じがしない | |
| 25. | 日中に強い眠気が出る | |
| 26. | 寝不足になると痛みが悪化する | |
| 27. | 寝ること自体が不安になることがある | |
| 28. | 睡眠薬を使っている、または使ったことがある | |
| D.認知・感情・生活への影響(29〜40) | ||
| 29. | 集中力が続かない | |
| 30. | 物忘れが増えたと感じる | |
| 31. | 頭がぼんやりする感じがある | |
| 32. | 気分が落ち込みやすい | |
| 33. | 不安が強くなることがある | |
| 34. | イライラしやすくなった | |
| 35. | 痛みのことで自分を責めてしまう | |
| 36. | 周囲に理解されにくいと感じる | |
| 37. | 「この先もずっと続くのでは」と不安になる | |
| 38. | 無理をすると症状が悪化する | |
| 39. | 生活や人間関係に支障が出ている | |
| 40. | 「頑張りすぎてきた」と感じることがある |
【参考的な見方】
- 「はい」が20個以上ある場合
→ 体の痛みや疲労を処理する仕組みが、かなり負担を受けている可能性があります。 - 痛み・睡眠・疲労の項目に多く該当する場合
→ 線維筋痛症や中枢性疼痛の特徴と重なる部分が多い状態です。 - このチェックは診断ではありませんが、
医師や支援者に状態を伝える材料として役立ちます。
タイプ別解釈ガイド(4タイプ)
40問セルフチェックに対応した「タイプ別解釈ガイド(4タイプ)」です。
このチェックは、あなたの体と神経が「今どんな負担を受けているか」を理解するためのものです。
当てはまるタイプが複数あっても問題ありません。
疼痛・身体過敏優位タイプ
(からだが一番つらい状態)
特徴
- 痛みの項目(1〜10)が多く当てはまる
- 触れただけで痛む、全身がこわばる
- 天候・疲労で症状が大きく変動する
状態の理解
あなたの体は今、「危険ではない刺激にも警報を出し続けている状態」です。
これは筋肉や骨が壊れているからではなく、神経が過敏になり、休めなくなっているサインです。
大切なポイント
- 痛みは「本物」であり、気のせいではありません
- 無理に我慢すると、さらに過敏になります
- 体を守ろうとする反応が強く出ている状態です
回復の入口
- 「動く/休む」の中間点を探す
- 痛みをゼロにしようとしない
- 安心できる説明と環境が、神経を落ち着かせます
タイプ別「やってはいけない対応/助けになる対応」
タイプ① 疼痛・身体過敏優位タイプ
(痛みが前面に出ている状態)
やってはいけない対応
- 「動かないから余計に痛くなる」
- 「少し我慢すれば慣れる」
- 痛みの原因探しを繰り返す
- 無理なストレッチ・運動を勧める
- 「検査で異常がないなら大丈夫」と言う
結果
神経が「もっと警戒しなければ」と判断し、痛みが増幅しやすくなります。
助けになる対応
- 「痛みがある前提」で予定を組む
- 痛みを評価・否定せず事実として受け取る
- 動ける日は少し、動けない日は完全に休む
- 「今日はどのくらいなら大丈夫そう?」と聞く
- 痛みの話を途中で遮らない
ポイント
痛みを理解される体験そのものが鎮痛的に働きます。
疲労・自律神経負荷タイプ
(エネルギー切れが起きている状態)
特徴
- 疲労・身体症状(11〜20)が多い
- 休んでも回復しない
- 少しの行動でぐったりする
状態の理解
あなたの体は、長い間フル稼働を続けて、エネルギー切れを起こしている状態です。
「怠けている」のではなく、これ以上無理をさせないためにブレーキがかかっていると考えてください。
大切なポイント
- 「頑張れば回復する」段階ではありません
- 休み方を間違えると、逆に悪化します
- 周囲から誤解されやすい状態です
回復の入口
- 1日のエネルギー量を最初から少なめに見積もる
- できる日とできない日の差を責めない
- 体調の波を前提に生活を組み立てる
タイプ別「やってはいけない対応/助けになる対応」
タイプ② 疲労・自律神経負荷タイプ
(エネルギー切れ状態)
やってはいけない対応
- 「休みすぎじゃない?」
- 「怠けているように見える」
- 良い日の調子で判断する
- 「少しずつ増やせば体力が戻る」という一律指導
- 回復を急かす
結果
エネルギーの前借りが起き、数日後に強い反動(クラッシュ)が出やすくなります。
助けになる対応
- 体調の波を前提に考える
- 「できない日があってもOK」と言語化する
- 1日の活動量を最初から少なめに設定
- 予定をキャンセルしても責めない
- 「今日は50点で十分」と伝える
ポイント
「回復しなければならない」という圧が、最も疲労を悪化させます。
睡眠・回復障害タイプ
(回復装置がうまく働いていない状態)
特徴
- 睡眠項目(21〜28)が多い
- 眠っても疲れが取れない
- 寝不足で痛みが悪化する
状態の理解
あなたの体は、「休んでいるつもりでも、深く休めていない状態」です。
回復の時間が足りないため、痛み・疲労・気分の不調が積み重なりやすくなっています。
大切なポイント
- 睡眠は「量」より「質」が重要
- 無理に寝ようとすると、逆に緊張が高まります
- 眠れないこと自体がストレスになります
回復の入口
- 「眠らなきゃ」というプレッシャーを下げる
- 夜よりも日中の過ごし方を整える
- 安心感が深い睡眠につながります
タイプ別「やってはいけない対応/助けになる対応」
タイプ③ 睡眠・回復障害タイプ
(休んでも回復できない状態)
やってはいけない対応
- 「早く寝ればいい」
- 「睡眠薬に頼るのは良くない」
- 寝不足を自己管理の問題にする
- 寝る前に深刻な話をする
- 眠れないことを責める
結果
「眠らなきゃ」という緊張が強まり、睡眠の質がさらに低下します。
助けになる対応
- 眠れない夜があっても問題視しない
- 夜より日中の安心感を重視する
- 寝る前は情報・刺激を減らす
- 「眠れなくても体は休めている」と伝える
- 睡眠をコントロールしようとしない
ポイント
睡眠は安心の副産物であり、努力で直接作るものではありません。
心身ストレス反応・不安増幅タイプ
(神経が常に警戒している状態)
特徴
- 認知・感情・生活影響(29〜40)が多い
- 不安・落ち込み・自己否定が強い
- 痛みが人間関係や将来不安と結びつきやすい
状態の理解
あなたの神経は今、「もうこれ以上傷つきたくない」という警戒モードにあります。
これは弱さではなく、これまでたくさん耐えてきた人に起きやすい反応です。
大切なポイント
- 気持ちの不安定さは「性格」ではありません
- 痛みと感情は同じ神経回路を通ります
- 否定されると症状は悪化しやすくなります
回復の入口
- 安心できる人・場所を少しずつ増やす
- 感情を整理するよりまず落ち着く
- 「一人で抱えない」ことが神経を守ります
タイプ別「やってはいけない対応/助けになる対応」
タイプ④ 心身ストレス反応・不安増幅タイプ
(警戒モードが強い状態)
やってはいけない対応
- 「考えすぎ」
- 「前向きに考えよう」
- 不安や訴えを論理で否定する
- 依存・執着行動を頭ごなしに責める
- 「もう終わったこと」と切り捨てる
結果
被害念慮・見捨てられ不安が増幅し、行動がエスカレートしやすくなります。
助けになる対応
- まず感情を事実として受け取る
- 「今は不安が強くなる時期なんだ」と言語化
- 正論より安心感のある言葉を優先
- 境界線は冷静・一貫・非攻撃的に
- 一人で抱えない導線を用意する
ポイント
依存や執着は「安心を失った神経の緊急行動」です。
【臨床的まとめ】
- 多くのクライエントは
②+③+④の混合型 - 本ケースは
④(安全基地喪失)を基盤に①が増幅 - 依存・執着・被害念慮は、「性格」ではなく神経の非常事態反応
全タイプ共通の大原則(最重要)
共通してやってはいけないこと
- 否定・比較・急かし
- 「普通は」「みんなは」という言葉
- 原因探しを本人にさせること
共通して助けになること
- 状態を人格と切り離して扱う
- 「今はそういう時期」と枠づける
- 小さな安定を積み重ねる
- 回復を直線的に考えない
発症・増悪要因の整理
「発症・増悪要因の構造化」と今回の女性のケース「線維筋痛症 × トラウマ・愛着・対人関係の臨床的接続モデル」です。
(生物・心理・社会の統合モデル)
線維筋痛症は単一要因ではなく、複数レイヤーの負荷が一定の閾値を超えたときに顕在化します。
1.一次的素因(脆弱性レイヤー)
※「原因」ではなくなりやすさ
- 中枢神経の感受性の高さ(遺伝・体質)
- 自律神経の調整幅の狭さ
- 疼痛抑制系(セロトニン/ノルアドレナリン系)の弱さ
- 幼少期からの高覚醒状態(ACE)
「もともと神経が頑張りすぎやすい体質」
発症前後にしばしば見られる出来事:
- 強い心理社会的ストレス(離婚、喪失、対人トラブル)
- 長期の対人緊張(モラハラ、カサンドラ状態)
- 慢性疲労の蓄積
- 体調悪化と役割喪失(仕事・育児)
- 安全基地の崩壊
「ここまでは耐えられたが、これ以上は無理」という地点
発症後に症状を固定・悪化させる要因:
- 痛み → 不安 → 過覚醒 → 痛み のループ
- 睡眠障害による回復阻害
- 否定・誤解される体験
- 孤立・支援喪失
- 自責・無価値感の増幅
「治らない」のではなく「休めない構造」
1.共通基盤:中枢性感作 × トラウマ反応
| 線維筋痛症 | トラウマ反応 |
| 痛みの過敏 | 脅威知覚の過敏 |
| 鎮痛系の低下 | 情動調整の低下 |
| 身体警報の誤作動 | 扁桃体過活動 |
| 睡眠障害 | 過覚醒 |
ACEがある場合:
- 神経系が常に先回りして備える癖を獲得
- 安心より警戒がデフォルト
- 疲労や痛みを無視して生き延びてきた
線維筋痛症は、「トラウマ後に起きた弱さ」ではなく「生き延びてきた結果としての神経疲弊」
1.安全基地がある時
- 副交感神経が働く
- 痛みの閾値が上がる
- 回復が進む
2.安全基地を失った時
- 警戒モード固定
- 中枢性感作が増幅
- 痛み・疲労・不安が同時悪化
「安心の喪失=鎮痛機構の喪失」
臨床的には:
- 依存行動
- 執拗な連絡
- 被害念慮
は、性格問題ではなく、神経が安全基地を再建しようとする緊急行動
1.典型的ループ
- 安全基地喪失(離婚・別離)
- 神経過覚醒
- 痛み・体調悪化
- 不安・執着行動
- 関係破綻・孤立
- さらなる症状悪化
症状と対人関係は切り離せない
2.カサンドラ体験の影響
- 感情が通じない関係
- 共感不在
- 慢性的な自己否定
「痛みを言語化できなかった体験」が、身体症状として表出するケースが多い
1.痛みを下げる前にやること
- 警戒を下げる
- 否定を止める
- 安心の再構築
2.やってはいけない介入
- トラウマ掘削を急ぐ
- 愛着を直接問題化する
- 依存行動を道徳的に指導する
3.優先順位
- 安全・安定
- 回復リズムの再構築
- 語り直し(意味づけ)
- 関係の再設計
この女性の線維筋痛症は:
- ACEによる高覚醒体質
- カサンドラ的対人疲弊
- 安全基地(癒しの男性)の急喪失
- 生活・役割・母親機能の喪失不安
が同時に重なった結果、神経が「これ以上一人で耐えられない」と判断したサインとして理解できます。
- 痛みを治そうとしない
- 依存を止めさせようとしない
- 人生を整理しすぎない
「神経が安全を取り戻す場」を提供すること、それ自体が、最も医学的に妥当な介入です。
線維筋痛症 重症度ステージ分類(試案)からの考え方
ステージⅠ~Ⅴの重症度分類 については、国際的な統一基準ではないものの、臨床的整理として提案されてきた「試案」が存在します。特に日本では、線維筋痛症を臨床病像・機能障害・心理社会的影響の広がりとして段階化する考え方が、診療・支援の実感に即して用いられてきました。
次に「客観評価を補助する臨床的ステージ分類(試案)」として整理します。
このステージ分類の臨床的意義
- 「どこまで進んでいるか」ではなく、「今、何が一番困難か」を把握するための枠組み
- 医療介入・心理支援・社会資源導入の優先順位決定
注意点(重要)
- この分類は診断や障害認定の公式基準ではありません
- 症状は可逆的・揺れ動くため、ステージは固定されません
- ステージが高い=「精神的に弱い」ではありません
→ 神経系の負荷の蓄積結果です
「今どの段階か」を知ることは、自分を責めるためではなく、回復への道筋を一緒に考えるためのものです。
ここから、少しずつ整えていくことは可能です。
- ステージⅠ(軽症・局在型)
-
臨床像
- 痛みは比較的限局的(肩・腰・背部など)
- 疲労感や睡眠障害は軽度
- 日常生活・就労はほぼ維持可能
心理・行動面
- 痛みへの不安はあるが、抑うつは目立たない
頻度
- 初期例・未診断例に多い
【ステージⅠ】まだ日常は保てている段階
- 痛みは一部に限られている
- 疲れやすさはあるが、生活は何とかできている
- 「疲れの延長」「体の不調」と思われやすい時期
【ステージⅠ】軽症・初期段階:回復を妨げやすい思考・行動パターン
起こりやすい思考
- 「まだ大丈夫」「気のせいだと思いたい」
- 「休むほどではない」
- 「周りと同じようにできないのは甘えかも」
起こりやすい行動
- 無理を続ける/痛みを我慢する
- 体調より予定や役割を優先する
- 受診や相談を先延ばしにする
臨床的ポイント
- 初期の無理が神経過敏を固定化しやすい
- 「軽いうちに整える」ことが回復を早めます
【ステージⅠ】軽症・初期段階:助けになる考え方・行動 対照表
助けになる考え方
- 「今は無理を減らす練習期間」
- 「休むのは予防であって後退ではない」
- 「早めに整えるほど回復しやすい」
助けになる行動
- 痛みや疲れを我慢せず言葉にする
- 予定に“余白”を入れる
- 睡眠・休養を最優先に扱う
支援の焦点
- 神経を追い込まない生活設計
- 早期の理解と安心感
- ステージⅡ(軽~中等症・拡大型)
-
臨床像
- 痛みが広範囲に拡大
- 易疲労感、睡眠の質低下が明確
- 天候・ストレスで症状変動
心理・行動面
- 不安、軽度抑うつ
- 「原因がわからないこと」への混乱
頻度
- 外来で最も多い層
【ステージⅡ】痛みや不調が広がり始める段階
- 痛みが体のあちこちに出る
- 眠っても疲れが取れにくい
- 天候やストレスで症状が変動する
- 「なぜこんなにつらいのか分からない」と不安が増える
【ステージⅡ】軽~中等症・拡大型:回復を妨げやすい思考・行動パターン
起こりやすい思考
- 「原因が分からないのが怖い」
- 「何か重大な病気を見逃しているのでは」
- 「ちゃんと説明できない自分が悪い」
起こりやすい行動
- 検査・病院を転々とする
- ネット情報を過剰に調べる
- 痛みの理由を証明しようと頑張る
臨床的ポイント
- 不確実性への不安が神経の緊張を高めやすい
- 理解できる説明と安心感が重要
【ステージⅡ】軽~中等症・拡大型:助けになる考え方・行動 対照表
助けになる考え方
- 「分からないこと=危険、ではない」
- 「説明できなくても苦しさは本物」
- 「調べすぎないこともセルフケア」
助けになる行動
- 信頼できる医療者・支援者を絞る
- ネット検索の時間を制限する
- 症状を“記録”して“追跡しすぎない”
支援の焦点
- 不確実性ストレスの軽減
- 理解できる説明を持つこと
- ステージⅢ(中等症・全身症状型)
-
臨床像
- 全身性疼痛が持続
- 強い疲労感、ブレインフォグ
- 過敏性腸症候群、頭痛、自律神経症状を合併
心理・行動面
- 抑うつ・無力感が顕著
- 活動回避・社会的機能低下
頻度
- 医療機関を転々とするケースが多い
【ステージⅢ】全身のつらさがはっきりする段階
- ほぼ全身に痛みや倦怠感がある
- 強い疲労感、集中力の低下(ぼんやり感)
- お腹の不調、頭痛、動悸なども起きやすい
- 外出や活動が減りやすい
【ステージⅢ】中等症・全身症状型:回復を妨げやすい思考・行動パターン
起こりやすい思考
- 「この状態が一生続くのでは」
- 「もう普通の生活は無理だ」
- 「何をしても意味がない」
起こりやすい行動
- 活動の極端な回避
- 人付き合い・外出を完全に避ける
- 痛み中心の生活になる
臨床的ポイント
- 希望の喪失が回復を大きく遅らせる
- 小さな回復体験の積み重ねが鍵
【ステージⅢ】中等症・全身症状型:助けになる考え方・行動 対照表
助けになる考え方
- 「今はエネルギーが少ない時期」
- 「できない日があっても価値は下がらない」
- 「小さな回復も回復」
助けになる行動
- 活動を“ゼロか100”で考えない
- 5分・10分単位の行動を許可する
- 外出・交流を“完全に断たない”
支援の焦点
- 希望の再構築
- 小さな成功体験の積み重ね
- ステージⅣ(重症・機能障害型)
-
臨床像
- 痛み・疲労ともに高度
- 日常生活動作(ADL)が著しく制限
- 睡眠は回復機能を果たさない
心理・行動面
- 抑うつ・絶望感
- 医療不信、治療疲れ
頻度
- 専門医療・多職種支援が必要
【ステージⅣ】生活に支障が出ている段階
- 痛みと疲れで日常生活がかなり大変
- 家事や仕事が思うようにできない
- 「良くならないのでは」という気持ちが強くなる
- 心と体の両方に支えが必要な時期
【ステージⅣ】重症・機能障害型:回復を妨げやすい思考・行動パターン
起こりやすい思考
- 「誰も分かってくれない」
- 「もう治療は無駄だ」
- 「自分は壊れてしまった」
起こりやすい行動
- 治療・支援からの撤退
- 医療や支援者への不信
- 完全な孤立
臨床的ポイント
- 絶望感そのものが神経負荷になる
- 否定されない支援関係が最優先
【ステージⅣ】重症・機能障害型:助けになる考え方・行動 対照表
助けになる考え方
- 「治す前に、守る段階」
- 「今は一人で頑張らなくていい」
- 「信じられなくても、支えは使っていい」
助けになる行動
- 支援を“選ぶ”のではなく“つながる”
- 生活の最低限を一緒に整える
- 説明や判断を他者に委ねる場面を作る
支援の焦点
- 安全な関係の確保
- 心身の防衛解除
- ステージⅤ(最重症・生活破綻型)
-
臨床像
- 強い疼痛と全身症状が固定化
- 就労・家事・社会参加が困難
- 寝たきりに近い状態もありうる
心理・行動面
- 希死念慮、強い無力感
- トラウマ歴・慢性ストレスの重なりが多い
頻度
- 少数だが、支援負荷は非常に高い
【ステージⅤ】神経が限界に近い段階
- 体のつらさが常に強い
- 生活そのものが成り立ちにくい
- 希望を持つことが難しく感じることもある
- 決して怠けや気の問題ではありません
【ステージⅤ】最重症・生活破綻型:回復を妨げやすい思考・行動パターン
起こりやすい思考
- 「生きていても意味がない」
- 「これ以上迷惑をかけられない」
- 「良くなる可能性はゼロだ」
起こりやすい行動
- すべてを諦める
- 助けを求めること自体をやめる
- 自分の存在価値を否定する
臨床的ポイント
- 危機介入・包括的支援が必要
- これは「性格」ではなく神経と環境の限界反応
【ステージⅤ】最重症・生活破綻型:助けになる考え方・行動 対照表
助けになる考え方
- 「生き延びること自体が目標でいい」
- 「今は回復ではなく“保護”の段階」
- 「助けを受けることは迷惑ではない」
助けになる行動
- 危機支援・包括的支援につながる
- 一人で決めない
- “今日を越える”ことだけを目標にする
支援の焦点
- 生命・生活の安全確保
- 孤立の解除
回復を妨げやすい思考・行動パターンの大切なまとめ
- これらは回復を妨げる「クセ」であり、あなたの弱さではありません。
- 多くは「頑張って生き延びてきた結果」として身についた反応です。
- 気づけた時点で、回復はもう始まっています。
- 回復とは、正しいことを増やすより、自分を追い込む考え方を少しずつ手放すことです。
回復に向かう人に共通する臨床パターン
臨床的に観察していくと、線維筋痛症が「回復方向に向かう人」に共通して見られるパターンは、いくつかの軸でかなり一貫しています。
重要なのは、症状の強さよりも「神経系の使われ方・生活構造の変化」です。
回復に向かう人に共通するのは、症状が軽いことではなく、神経をこれ以上追い込まない生き方に移行していることです。線維筋痛症の回復は「痛みを消す」ことではなく、「神経が安全だと感じられる状態を増やす」過程にあります。
以下は、診断名や治療法を超えて横断的に見られる、回復に向かう臨床パターンの整理です。
共通点
- 以前は
- 我慢が多い
- 責任感が強い
- 他者優先・自己後回し
- 回復に向かう過程で
- 無理を「正当化しなくなる」
- 休むことへの罪悪感が減る
臨床的意味
- 交感神経優位の生活様式が緩む
- 中枢性感作の燃料供給が減る
共通点
- 痛みを
- 排除すべき敵
- 異常の証拠
として捉え続けていない
- 「今日はこういう日」と状態として受け止める力が育つ
臨床的意味
- 破局化思考の低下
- 扁桃体の過剰反応が沈静化しやすい
※ 痛みを「気にしない」ではなく、「過剰に意味づけしない」状態
共通点
- 睡眠時間よりも、睡眠の安定性を重視し始める
- 予定を詰めすぎない
- 回復時間を先に確保する思考に変化
臨床的意味
- 視床下部—下垂体—副腎(HPA軸)の負荷(ストレス)低下
- 自律神経の揺らぎが小さくなる
共通点
- 自分の状態を
- 医療者
- 家族
- 自分自身
に説明できる
- 「原因不明の不安」から「理解可能な状態」へ変化
臨床的意味
- 不確実性ストレスの軽減
- 安全感の回復は、神経系にとって治療的
共通点
- 「ゼロに戻す」より、「生活できる状態を保つ」を目指す
- 小さな回復を評価できる
臨床的意味
- 過剰な期待 → 失望 → 再悪化
のループから抜ける - 症状の波に振り回されにくくなる
共通点
- 否定されない医療者・支援者がいる
- 痛みを証明しなくてよい関係
- 説明責任を一人で背負わない
臨床的意味
- 社会的安全感の回復
- 神経系の防衛モード解除
共通点
- 良くなったり戻ったりを「失敗」と捉えない
- 再燃=終わり、とは考えない
臨床的意味
- 再燃時の二次ストレスが小さい
- ステージの引き戻しが起こりにくい
「回復に向かうサイン」チェックシート
「線維筋痛症|回復に向かうサイン・セルフチェックシート」です。
評価や点数化を目的とせず、「変化に気づくためのチェック」として構成しています。
線維筋痛症:回復に向かうサイン・チェックシート
※できるところだけで構いません/「いい・悪い」の評価ではありません
【A】体と神経のサイン
- □ 痛みが「ずっと同じ強さ」ではなく、波がある
- □ 痛みがあっても「前より不安になりにくい」
- □ 強い痛みの日があっても、回復する感覚が少しある
- □ 眠れない日があっても「以前ほど崩れない」
- □ 疲れはあるが、完全に動けない日が減ってきた
【B】気持ち・考え方の変化
- □ 「なぜ治らないのか」と考え続ける時間が減った
- □ 痛みを感じたとき、少し距離を取って見られる
- □ 「今日はこういう日」と受け止められる瞬間がある
- □ 体調が悪い自分を、以前ほど責めなくなった
- □ 小さな「できたこと」に気づけることがある
【C】生活のリズム
- □ 無理な予定を減らす判断ができるようになった
- □ 休むことに強い罪悪感を感じにくくなった
- □ 体調を見ながら、予定を調整できている
- □ 「回復する時間」をあらかじめ考えるようになった
- □ 良い日も悪い日も、生活の土台は保てている
【D】人との関係・支え
- □ 痛みを「説明しなくてもいい」相手がいる
- □ 分かってもらえない場から距離を取れている
- □ 医療者・支援者に安心して話せている
- □ 一人で全部抱え込まなくてよいと感じる瞬間がある
【E】回復への見方
- □ 「完全に治さなければ」と思い詰めなくなった
- □ 少し楽な状態を「回復の一部」と思える
- □ 良くなったり戻ったりすることを、失敗だと思わない
- □ 今の自分に合ったペースを探そうとしている
チェックの見方(大切な説明)
- たくさん当てはまらなくても問題ありません
- 1つでも当てはまれば、それは回復のサインです
- 回復は「直線」ではなく、行きつ戻りつ進みます
- 痛みがある=回復していない、ではありません
線維筋痛症は「年齢とともに変化する疾患」である
線維筋痛症は「年齢とともに変化する疾患」であり、寛解または実質的寛解に向かう例も存在します。
ただし、その変化は「自然治癒」というより、神経系の負荷構造が変わることによる臨床的変容として理解するのが適切です。
以下、臨床的に整理してご説明します。
線維筋痛症は
- 進行性に悪化し続ける疾患ではありません
- 一方で、放置すれば固定化・重症化しやすい側面もあります
多くの長期観察研究・臨床報告では、中高年期以降に「症状の質や重さが変わる」ケースが一定数認められています。
■ 結論
あります。特に以下の条件がそろうと、
- 痛みが大幅に軽減する
- 日常生活に支障がなくなる
- 医療介入が最小限で済む
といった「機能的寛解」に至るケースが見られます。
① 神経系の過緊張が下がる
- 加齢とともに
- 交感神経の過剰な反応性が弱まる
- 「闘争・逃走モード」が鎮まりやすくなる
- 結果として
- 中枢性感作の強度が低下する例がある
② ライフイベントの変化
- 仕事・育児・対人ストレスの軽減
- 役割過多からの解放
- 「頑張り続けなければならない状況」の終了
→ 慢性ストレス負荷の低下が、症状改善に直結することがあります。
③ 痛みとの関係性が変わる
- 痛みを「敵」や「異常」として過度に警戒しなくなる
- 破局的思考が弱まる
- 自己調整感が回復する
→ 神経系にとっては、これ自体が強力な治療要因になります。
④ 心理的・身体的安全感の回復
- 安定した人間関係
- 理解ある医療・支援者の存在
- 自分の状態を説明できる言語を持つこと
臨床的には、次のような変化がよく見られます。
- 強い全身痛 → 疲労感中心へ
- 日常的な痛み → ストレス時のみ再燃
- ステージⅣ~Ⅴ → Ⅱ~Ⅰ相当へ低下
これは回復の失敗ではなく、適応の結果です。
- 更年期前後のホルモン変動で一時的に悪化
- 加齢性疾患(変形性関節症など)との重なり「年齢のせい」と誤解され、適切なケアが減ること
→ 線維筋痛症が消えたのではなく、見えにくくなる場合もあります。
臨床的に線維筋痛症は、一生同じ強さで続く病気ではありません。
神経の疲れ方は、年齢や環境によって変わります。
良くなる道筋をたどる方も、実際にたくさんいます。
線維筋痛症に用いられる一般的な心理療法(具体的治療)
医学的位置づけ
- 国際ガイドラインで最もエビデンスが多い
- 疼痛の完全消失ではなく、生活機能の改善が主目的
具体的に何をするか
① 痛みの理解(心理教育)
- 「痛み=損傷」ではないことを説明
- 中枢性感作モデルを使う
- 痛みへの恐怖を下げる
恐怖が下がると疼痛信号も下がる
② 思考パターンの整理(再評価)
扱うのは次のような認知:
- 「この痛みは一生続く」
- 「私は役に立たない」
- 「動いたら壊れる」
※ 反論はしない
→ 現実的で安全な見方に“広げる”
③ 行動調整(ペーシング)
- 動きすぎ/休みすぎの両極を避ける
- エネルギー配分を可視化
- 「良い日基準」をやめる
FMにおけるCBTの核心は「頑張り方を変える」こと
医学的位置づけ
- 慢性疼痛領域でCBTと並び有力
- 「痛みをなくす」から「痛みと共に生きる」へ
① 痛みとの関係を変える
- 痛みをコントロール対象にしない
- 抵抗・回避を減らす
抵抗が減ると、神経の緊張も下がる
② 価値の再確認
- 痛みがあっても大切にしたいこと
- 小さな行動目標
例:
- 完璧な母ではなく「そばにいる母」
- 痛みゼロではなく「70%で生活」
③ 今ここへの注意(マインドフルネス)
- 痛みを評価せず観察
- 身体感覚を敵にしない
向いているケース
- 痛みとの闘いに疲れている
- 完治への執着が強い
- 人生の意味喪失がある
医学的位置づけ
- 疼痛・ストレス・睡眠に効果
- 自律神経調整が主目的
具体的に何をするか
- 呼吸への注意
- ボディスキャン
- 痛みのある部位を避けない観察
注意→ トラウマ背景がある場合は慎重に導入
効果の本質
- 副交感神経を活性化
- 痛みへの「反応」を減らす
医学的位置づけ
- エビデンスは数値化しにくいが臨床的に不可欠
- 特に重症例・多層脆弱性に有効
具体的に何をするか
- 痛み・苦しみを否定しない
- 語りを整理しすぎない
- 安心できる関係を維持
「理解されている」という体験自体が鎮痛的
向いているケース
- 安全基地喪失直後
- 被害念慮・見捨てられ不安が強い
- 多剤服用・生活不安あり
医学的位置づけ
- 直接的治療ではなく増悪要因への間接介入
- 必ず安全化フェーズ後
具体的に行うこと
- 感情の外在化
- 過去を「説明」しない
- 体感情の調整を優先
禁忌
- 初期からのトラウマ掘削
- 感情のカタルシス狙い
医学的位置づけ
- 愛着不安・安全基地喪失への対応
- 痛みと対人ストレスの連動を扱う
具体的に扱うテーマ
- 喪失と役割変化
- 支援の受け方
- 境界線の再設計
関係が安定すると疼痛も安定する
- 安全・安心の確保(支持的)
- 理解と納得(心理教育)
- 生活リズム調整(CBT/ACT)
- 意味づけ・価値(ACT)
- 必要に応じてトラウマ要素
フェーズ別・心理療法の組み合わせ表
線維筋痛症:フェーズ別・心理療法の組み合わせ表
線維筋痛症の心理療法は直線的・段階的に進むものではなく、行き来しながら進行します。
フェーズは「固定」ではなく優勢状態として捉えます。
(安全基地喪失直後/症状急増期)
主な状態
- 痛み・不安・抑うつの急激な悪化
- 見捨てられ不安・被害念慮
- 依存・執着行動の増加
- 睡眠の著しい乱れ
このフェーズの最優先目標
- 安心・安全の確保
- 症状の「正当化」
- 神経の警戒を下げる
推奨される心理療法の組み合わせ
| 介入 | 目的 | ポイント |
| 支持的精神療法 | 安全基地の代替 | 評価・修正しない |
| 心理教育(FM) | 不安低減 | 痛みは本物と明言 |
| 最小限のCBT | 破局化の緩和 | 反論しない |
| 睡眠支援 | 回復土台 | 夜を問題化しない |
避けるべき介入
- トラウマ掘削
- 愛着スタイルの分析
- 行動課題の押し付け
- 「変わらなければ」という圧
(症状はあるが、関係が保たれている)
主な状態
- 痛みは持続するが波が読める
- 不安はあるが話せる
- 日常生活が部分的に可能
このフェーズの目標
- 生活リズムの再構築
- 症状悪化の予測可能性を上げる
- 自己責任感の緩和
推奨される心理療法の組み合わせ
| 介入 | 目的 | ポイント |
| CBT(ペーシング) | 疲労管理 | 良い日基準をやめる |
| ACT(受容) | 闘争低下 | 痛みと戦わない |
| 支持的関係維持 | 安定 | 解釈しすぎない |
| 軽いマインドフルネス | 神経鎮静 | 体感覚に注意 |
避けるべき介入
- 目標設定の過剰化
- 完治志向の強化
- 過度な内省
(症状と付き合う力が育つ)
主な状態
- 痛みがあっても行動選択が可能
- 感情の言語化が進む
- 人間関係の再調整を考え始める
このフェーズの目標
- 意味づけの再構成
- 価値に沿った行動
- 関係性の再設計
推奨される心理療法の組み合わせ
| 介入 | 目的 | ポイント |
| ACT(価値) | 生き方再構築 | 小さな行動 |
| IPT的介入 | 対人整理 | 喪失と役割 |
| CBT(思考) | 自責緩和 | 現実的再評価 |
| 支持的継続 | 安心維持 | 安定が前提 |
避けるべき介入
- 成長物語の押し付け
- トラウマの美化
- 痛みを意味づけしすぎること
(安定が続き、先を考えられる)
主な状態
- 症状悪化のサインに気づける
- 無理を回避できる
- 支援を使える
このフェーズの目標
- 再増悪の予防
- 自立と依存のバランス
- 安心の内在化
推奨される心理療法の組み合わせ
| 介入 | 目的 | ポイント |
| 再発予防CBT | 早期対応 | サインの可視化 |
| セルフコンパッション | 自責低下 | 優しさの内在化 |
| 必要に応じたトラウマ整理 | 意味統合 | 掘削しない |
| 支援ネットワーク整理 | 孤立防止 | 複数基地 |
避けるべき介入
- 「もう大丈夫」という切り離し
- 支援の急な終了
- 過度な自立要求
- フェーズは行き戻りする
- 悪化=失敗ではない
- 安心が崩れたらフェーズ0に戻る
- 痛みの強さより神経の警戒度を見る
線維筋痛症分類基準:圧痛点(18点)の部位は3ページ目をご覧ください。
