慢性疼痛・機能性神経症状症・幻肢痛の痛みの統合モデルは予測処理と神経可塑性に基づく脳の出力異常の統一理論
要旨(Abstract)
慢性疼痛(神経可塑性疼痛)、機能性神経症状症(Functional Neurological Disorder:FND)、および幻肢痛は、従来それぞれ異なる病態として理解されてきた。しかし近年の神経科学および精神医学の知見は、これらの症状が共通の神経基盤に基づく可能性を示している。本稿では、予測処理モデル(predictive coding)および神経可塑性の観点から、これら三者を「脳の出力異常」として統合的に捉える枠組みを提示する。慢性疼痛は感覚出力、FNDは運動出力、幻肢痛は身体表象の出力として理解されるが、いずれも入力に依存せず、予測の固定化と神経回路の再編成により維持される。本モデルは、従来の器質/非器質という二分法を超え、再学習を中心とした治療戦略の理論的基盤を提供する。
キーワード
慢性疼痛、機能性神経症状症、幻肢痛、神経可塑性、予測処理、身体表象
慢性疼痛、機能性神経症状症(FND)、幻肢痛は、臨床上頻繁に遭遇するが、その病態理解は長らく分断されていて、慢性疼痛は身体疾患、FNDは心理的要因、幻肢痛は神経損傷の結果として、それぞれ異なる枠組みで説明されてきた。
しかし近年、神経科学の進展により、これらの現象は単一の病態ではなく、脳の情報処理における共通原理に基づく可能性が示唆されている。特に、予測処理モデルと神経可塑性の概念は、これらを統一的に説明する理論的枠組みを提供する。
本稿の目的は、慢性疼痛、FND、幻肢痛を統合的に理解するための神経モデルを提示し、その臨床的意義を明らかにすることである。
疾患統合の背景
- Edwards et al., 2016(慢性痛の再定義)
- Stone et al., 2020(FNDの現代理解)
従来、痛みや運動は末梢入力の結果とされてきた。しかし現代神経科学では、これらは単なる反応ではなく、「脳によって生成される出力」とされる。
脳は、外界および身体の状態を受動的に受け取るのではなく、「こうなっているはずだ」という予測を生成し、それを更新するシステムとして機能する。
通常は予測と感覚入力の誤差によって修正されるが、特定条件下では予測が固定化され、入力より優位となる。
核心部分
- Friston, 2010
- Clark, 2013
神経回路は経験により変化し、繰り返しによって強化される。この性質は学習を可能にするが、同時に誤ったパターンの固定化も引き起こす。
慢性疼痛は、侵害刺激が存在しない、あるいは軽微であるにもかかわらず持続する痛みである。
この状態は以下の要素により構成される。
- 中枢性感作
- 下行性抑制系の低下
- 情動系(扁桃体)の過活動
- 認知的要因(破局化)
これらにより、痛みは入力ではなく、神経ネットワークの出力として持続する
- Woolf, 2011(中枢性感作)
- Apkarian et al., 2011(脳ネットワーク)
FNDは、運動・感覚・意識の機能障害を特徴とするが、器質的損傷を伴わない。
神経学的には、
- 前頭前野の予測
- 扁桃体の脅威評価
- 島皮質の身体感覚
- 運動ネットワークの実行
の不整合が認められる。
その結果、意図と運動出力の乖離が生じる。
- Edwards et al., 2012
- Hallett et al., 2022(最新レビュー)
幻肢痛は、切断された四肢に痛みを感じる現象である。
これは、
- 体性感覚野の身体地図の残存
- 神経回路の再編成
- 過去の痛み記憶
により説明される。
重要なのは、完全に入力が消失しても痛みが生じる点であり、これは痛みが脳の出力であることを示す強力な証拠である。
- Ramachandran & Hirstein, 1998
- Flor, 2002
以上の知見を統合すると、三者は以下のように整理される。
予測の固定化、神経可塑性による回路強化 情動・注意による増幅
| 症候 | 出力形式 |
|---|---|
| 慢性疼痛 | 感覚(痛み) |
| FND | 運動・機能 |
| 幻肢痛 | 身体表象+感覚 |
「脳が生成する出力の異常」
- 再概念化
- 症状を「損傷」ではなく「機能異常」と理解する
- 予測の修正
- 安全な経験を通じて予測を更新する
- 神経再学習
- 反復により新しい回路を形成する
- 情動処理
- 脅威系の過活動を低下させる
- 身体再統合
- 感覚と運動の一致を回復する
薬物療法は補助的役割を担い、神経の過敏性を低下させることで再学習を促進する。
本モデルは、従来の「身体 vs 心」という二元論を超え、「脳‐身体‐心理の統合モデル」を提示する。
特に、幻肢痛の存在は、痛みが入力に依存しないことを示し、慢性疼痛およびFNDの理解に重要な示唆を与える。
慢性疼痛、FND、幻肢痛は、「予測処理と神経可塑性に基づく脳の出力異常」として統一的に理解される。
これらは不可逆的な障害ではなく、再学習によって変化可能な状態であり、臨床においては統合的アプローチが必要である。
本稿は、慢性疼痛・FND・幻肢痛を「脳の予測と学習によって生じる出力現象」として統合する理論モデルを提示した。
図表(モデル図)
図の使い分け
- クライエント用:図1+図4
- 専門家用:図2+図3+図6
- 幻肢痛説明:図5
これらの図はすべて「脳が症状を作る」という一点に収束します
図1:慢性疼痛 × FND × 幻肢痛 統合モデル(全体構造)
【図タイトル】:脳の予測と神経可塑性による出力生成モデル
【構造図(テキスト図)】
[外界・身体入力]
↓(不一致または消失)
[脳の予測システム(前頭前野)]
「こうなっているはず」
↓
[情動系(扁桃体)]
「危険・不安」
↓
[身体感覚(島皮質)]
「違和感・異常感」
↓
[出力システム]
慢性疼痛 → 痛み
FND → 麻痺・振戦・歩行障害
幻肢痛 → 存在しない部位の痛み
図2:予測処理モデル(Predictive Coding)
【図タイトル】:予測と感覚の関係の破綻モデル
【通常】
予測(Prediction)
↓
感覚入力(Input)
↓
誤差修正(Error Correction)
↓
適応
【慢性痛・FND・幻肢痛】
強い予測
↓
感覚入力(無視・弱い・不在)
↓
誤差が修正されない
↓
出力固定(症状)
【ポイント】:予測が現実を上書きする
図3:神経ネットワーク統合図
【図タイトル】:症状生成に関与する脳ネットワーク
[前頭前野]──予測・意味づけ
↓
[扁桃体]──恐怖・脅威
↓
[島皮質]──身体感覚
↓
[前帯状皮質]──苦痛・注意
↓
[出力系]
感覚(痛み)
運動(麻痺・振戦)
身体表象(幻肢)
【ポイント】
- 単一部位ではなくネットワーク
- 情動と身体が統合される
図4:神経可塑性と症状の固定化
【図タイトル】:症状の学習ループ
症状(痛み・麻痺)
↓
注意(過集中)
↓
不安・恐怖
↓
回避・警戒
↓
神経回路強化
↓
症状の固定化
↓
(ループ)
【ポイント】:症状は学習される
図5:幻肢痛特有のモデル
【図タイトル】:身体地図と予測の残存
[身体の消失]
↓
[体性感覚野の地図は残る]
↓
[過去の記憶(海馬)]
↓
[予測「そこにある」]
↓
[痛みの出力]
【ポイント】:入力ゼロでも出力が生じる
図6:治療統合モデル
【図タイトル】:再学習による回復プロセス
再概念化
(壊れていない理解)
↓
注意の再配分
↓
安全の再学習
↓
情動処理
↓
身体再統合
↓
神経回路の再編成
↓
症状軽減
症例提示:慢性疼痛 × FND × 神経可塑性統合モデルの臨床適用
症例1:慢性疼痛(神経可塑性疼痛)優位型
【基本情報】
- 年齢:48歳女性
- 主訴:全身の痛み(特に背部・肩・腰)
- 期間:3年以上持続
- 診断歴:線維筋痛症
- 検査:器質的異常なし
【背景】
- 幼少期に家庭内不和(ACEあり)
- 慢性的な対人ストレス
- 「我慢する」傾向が強い
【症状特徴】
- 痛みの部位が日によって変動
- 天候・ストレスで増悪
- 睡眠障害
- 疲労感の持続
【評価】
本症例は以下の特徴を示した:仮説として「神経可塑性による痛み回路の固定」
- 中枢性感作の存在
- 情動(不安・抑圧)との連動
- 痛みへの注意の固定
【介入】
痛み=損傷ではない
神経の過敏状態と説明
痛みを安全に観察
怒り・不安の言語化
回避していた活動の再開
【経過】
- 2週:痛みの変動に気づく
- 4週:恐怖の軽減
- 8週:活動量増加
- 12週:痛みの主観的強度低下
【考察】
本症例は、「痛み=神経出力」への再概念化と再学習により改善した典型例である。
症例2:FND(運動障害)優位型
【基本情報】
- 年齢:35歳女性
- 主訴:歩行障害(脚が動かない)
- 発症:急性(ストレス後)
【背景】
- 職場ストレス
- 完璧主義傾向
- 感情表出の抑制
【症状特徴】
- 医学的異常なし
- 注意がそれると改善
- 状況により変動
【評価】
- 意図と運動の乖離
- 不安・緊張の影響
- 身体感覚の断絶
仮説:「運動ネットワークの機能的遮断」
【介入】
「壊れていない」理解
感覚→微小運動
過集中の解除
ストレスの可視化
【経過】
- 1週:微小運動出現
- 3週:歩行の一部回復
- 6週:日常生活動作改善
【考察】
FNDにおいては、「再接続(reconnection)」が核心である
症例3:幻肢痛
【基本情報】
- 年齢:60歳男性
- 主訴:切断した右脚の痛み
- 発症:切断後数ヶ月
【症状特徴】
- 存在しない部位の痛み
- 夜間に増悪
- 「締め付けられる感覚」
【評価】
- 入力の完全消失
- 身体地図の残存
- 痛み記憶の再生
仮説:「ボディマップと予測の不一致」
視覚による再学習
運動ネットワーク活性化
Moseley, 2004(イメージ運動)
痛み=脳の出力
【経過】
- 2週:痛みの変動
- 4週:頻度低下
- 8週:痛み軽減
【考察】
幻肢痛は「入力なしでも痛みが生じる」典型例である。
症例4:統合型(慢性痛+FND)
【基本情報】
- 年齢:42歳女性
- 主訴:慢性腰痛+脚の脱力
- 期間:2年
【背景】
- ACEあり
- 対人不安
- 慢性ストレス
【症状】
- 痛み+運動障害
- 状況依存性
- 強い予期不安
【評価】
本症例は
- 感覚系(痛み)
- 運動系(FND)
の両方が関与
仮説:「予測の広範な固定」
【介入】
統合アプローチ
- PRT
- 身体再接続
- 情動処理
- 行動再学習
Ashar et al., 2021(PRT)
【経過】
- 4週:痛み軽減
- 8週:歩行改善
- 12週:社会復帰
【考察】
本症例は、慢性痛とFNDが同一メカニズムで説明できることを示す
総合考察
これらの症例はすべて、次の共通点がある。
- 器質的異常なし
- 症状の変動
- 情動との関連
- 注意の影響
本質:「脳の予測と神経可塑性による出力異常」
最終まとめ:慢性痛・FND・幻肢痛は、「脳が学習した出力パターン」である
慢性疼痛理解の中核
現在の慢性疼痛理解の領域は、単なる「末梢の損傷」ではなく、「神経系全体が再構成される現象」として捉える必要があります。構造と流れを統合して解説いたします。
まず最も重要な前提です。
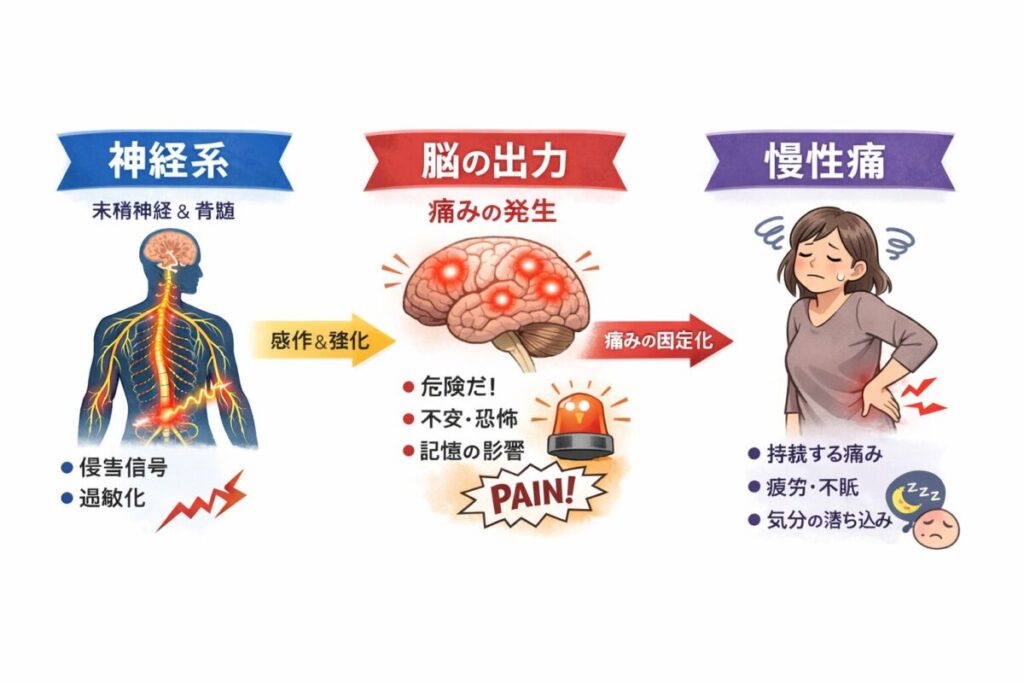
痛みは「身体から脳に届く信号」ではなく、脳が状況を評価して生成する体験(output)です。
したがって慢性痛では、損傷がなくても痛みが出る、逆に損傷があっても痛みを感じないことがあるという現象が説明できます。
人体の痛みは、大きく4つの階層で構成されます。
① 末梢入力(身体)
- 侵害受容器(nociceptor)
- 炎症・機械刺激・温度刺激
- Aδ線維(速い鋭い痛み:約100km/h)
- C線維(遅い鈍い痛み:約6km/h)
② 脊髄処理(ゲート制御)
- 後角での信号統合
- 抑制・増幅のフィルター
- グリア細胞の関与(慢性痛で重要)
③ 脳幹・視床(中継・覚醒)
- 脳幹(特に延髄・中脳)
- 下行性疼痛抑制系(PAGなど)
- 自律神経との連動
④ 大脳(意味づけ・体験)
ここが慢性痛の核心です。
- 体性感覚野(S1・S2)→「どこが痛いか」
- 島皮質 →「身体の内側感覚(違和感・不快)」
- 前帯状皮質(ACC)→「つらさ・苦痛」
- 扁桃体 →「恐怖・脅威」
- 海馬 →「過去の記憶との照合」
- 前頭前野 →「意味づけ・評価」
本来なら反応しない刺激にも反応する状態です。
- 軽い刺激 → 強い痛み(アロディニア)
- 通常の痛み → 過剰な痛み(痛覚過敏)
これは脊髄と脳の両方で起こります。
通常は脳から痛みを抑える信号が出ています。
しかし慢性痛では:
- セロトニン系
- ノルアドレナリン系
これらが弱まり、「ブレーキが壊れた状態」になります。
ここが最も重要です。
痛みが続くと、脳は「痛み回路」を強化します。
- 痛みを感じやすいネットワークが固定化
- 痛み=危険という学習
- 安静でも痛みが出る
つまり、痛みが「学習される」状態です
慢性痛は「脳全体の問題」です。
- 痛み=危険と判断
- 不安・予期不安を強化
- 痛みの閾値を下げる
- 過去の痛み経験を保存
- 「また痛くなる」という予測
- 文脈依存の痛み(場所・状況で再現)
- 「つらい」「耐えられない」
- 痛みの情動成分を増幅
- 違和感・不快感の拡大
- 「身体がおかしい」という感覚
- 破局的思考(catastrophizing)
- 注意の固定(痛みへの過集中)
Aδ線維(速い痛み)
- 鋭い、刺すような痛み
- 位置が明確
- 危険回避のための信号
C線維(遅い痛み)
- 鈍い、広がる痛み
- 情動と強く結びつく
- 慢性痛の主役
慢性痛では特に、C線維 × 情動系(扁桃体・ACC)の結合が強まります。
ここまでを統合すると、慢性痛は次のように定義できます。
慢性痛とは何か
「脳と神経系が“危険”を学習し続けることで生じる持続的な警報状態」
5つの層で理解する
慢性痛は単一原因ではなく、通常は以下が重なります。
1.身体(筋・炎症・姿勢)
2.神経(感作・可塑性)
3.情動(不安・恐怖・怒り)
4.認知(意味づけ・思考)
5.社会(孤立・役割・ストレス)
- 痛みは「壊れている証拠」ではない
- 慢性痛では、痛み=損傷ではありません。
- 痛みは「脳の防御反応」
- 脳は守ろうとして過剰に反応しています。
- 改善の鍵は「再学習」
- 安全の再学習
- 身体感覚の再統合
- 情動の調整
「痛みは体が壊れているサインではなく、脳が“危険かもしれない”と学習してしまった結果として出ている反応です。体だけでなく、神経や感情、考え方を含めて少しずつ安全を学び直していくことで、痛みは変わっていきます。」
ミクログリアと慢性痛の新薬スゼトリギン
痛みは大きく二つに分かれます。
■ 急性痛(防御信号)
- 組織損傷に対応
- 危険回避のためのアラーム
- 原因が明確
- 治癒とともに消失
慢性痛(学習された警報)
- 損傷と一致しない
- 原因が曖昧または消失
- 神経系が変化して持続
- 日本では約2000万人以上(非常に重要な社会課題)
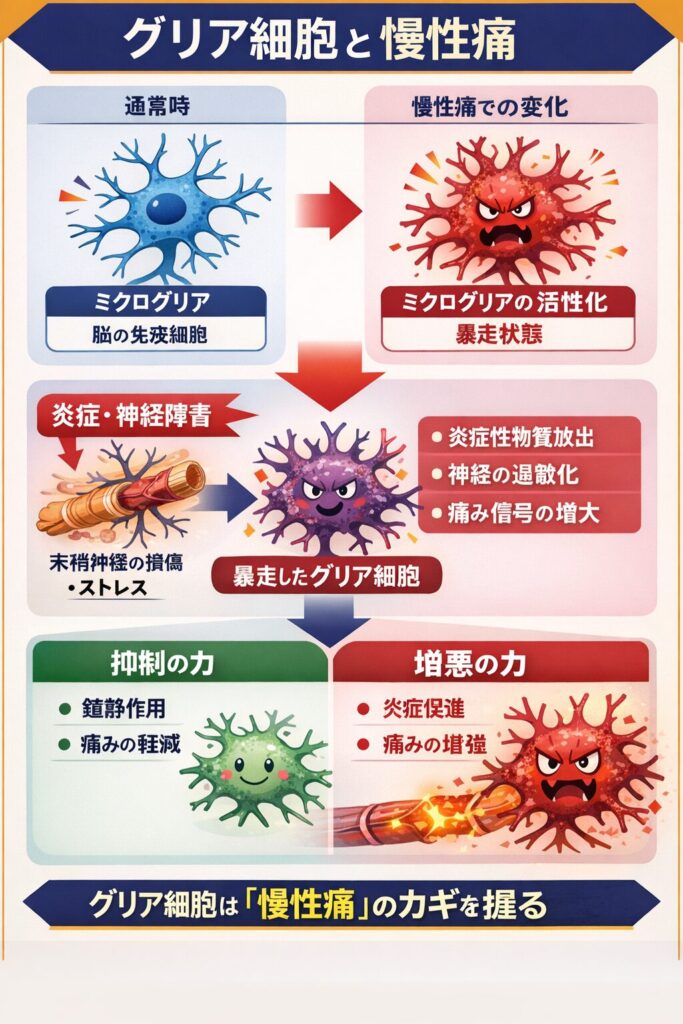
ここが近年の最大のブレイクスルーです。
従来:
- 神経(ニューロン)が主役
現在:
- グリア細胞(特にミクログリア)が主役の一つ
現在の創薬の中核テーマです。
南バッタネズミ(Grasshopper mouse)の特徴
この動物は
- サソリ毒(通常は激痛)を受けても
- 痛みを感じない
理由は:Nav1.8ナトリウムチャネルの機能変化
何が起きているのか
通常:
1.侵害刺激 → ナトリウムチャネル開く
2.電気信号 → 脊髄へ伝達
3.痛みとして認識
しかしこのネズミでは:
- 「入り口(受容)」はある
- しかし伝達が遮断される
つまり「痛み信号が途中で止まる」
薬剤名(重要)
スゼトリギン(Suzetrigine)(開発:Vertex Pharmaceuticals)
※旧コード:VX-548
作用機序(非常に革新的)
従来の鎮痛薬:
- オピオイド → 脳で抑制
- NSAIDs → 炎症抑制
スゼトリギンの特徴:末梢神経のナトリウムチャネル(Nav1.8)を選択的に遮断
つまり:
- 痛みの「発生源」で遮断
- 中枢に影響しない
- 依存性がほぼない
どこが革新的か
従来の問題:
- オピオイド依存
- 鎮静・認知低下
- 呼吸抑制
スゼトリギン:
- 非オピオイド
- 脳に作用しない
- 依存リスク極めて低い
適応(現時点)
- 急性痛(術後など)で承認
- 慢性痛への応用は今後拡大見込み
これまでの鎮痛薬は「脳で痛みを抑える」ていましたが、スゼトリギンは「痛み信号を発生・伝達させない」の意味することは非常に大きいと言えます。
さらに今後は:
- ミクログリア制御薬
- 神経免疫調整薬
- 可塑性リセット治療
へと進みます
① 慢性痛は「神経+免疫+心理」の統合問題
- 神経(Navチャネル)
- 免疫(ミクログリア)
- 心理(恐怖・記憶)
② 薬だけでは不十分な理由
薬で遮断できるのは
- 「信号の一部」
しかし残るもの:
- 学習された痛み回路
- 扁桃体の恐怖
- 海馬の記憶
③ 最適なアプローチ
薬+心理療法+身体介入
「痛みは“体が壊れているサイン”だけではなく、“神経や免疫が過敏になっている状態”でも起こります。最近では、痛みの信号そのものを途中で止める新しい薬も出てきています。ただし、痛みの感じ方には記憶や不安も関係しているため、体・神経・心の三つを一緒に整えていくことが大切になります。」
新薬 × 従来薬 比較シート(慢性痛・疼痛管理)
| 項目 | 新薬(Nav1.8阻害) | 従来薬(代表例) |
|---|---|---|
| 代表薬 | スゼトリギン | NSAIDs / オピオイド / 抗うつ薬 / 抗てんかん薬 |
| 作用部位 | 末梢神経(痛みの入り口) | 脳・脊髄・炎症部位 |
| 作用機序 | 電気信号の伝達を遮断 | 抑制・鎮静・炎症抑制 |
| 依存性 | ほぼなし | オピオイドは高い |
| 中枢作用 | ほぼなし | 多くはあり |
| 眠気・認知影響 | 少ない | 多い場合あり |
| 適応 | 急性痛(今後慢性痛へ拡大) | 急性〜慢性まで広範 |
新薬(スゼトリギン)
「痛み信号を発生させない」
- Nav1.8ナトリウムチャネルを遮断
- 末梢神経で電気信号を止める
- 脳に届かないため痛みにならない
従来薬:「発生した痛みを抑える」主な4タイプ
| ① NSAIDs | 炎症物質(プロスタグランジン)抑制 |
| 例:ロキソニン | |
| ② オピオイド | 脳で痛みの知覚を抑制 |
| 快感系にも作用 → 依存リスク | |
| ③ 抗うつ薬(SNRIなど) | 下行性抑制系(セロトニン・NA)強化 |
| 痛みのブレーキを回復 | |
| ④ 抗てんかん薬(プレガバリンなど) | 神経の過剰興奮を抑制 |
| Caチャネル抑制 |
■ 新薬
末梢で止める(入口遮断)
■ 従来薬
中枢で弱める(後処理)
| 新薬(スゼトリギン) | 従来薬 |
| メリット 依存性ほぼなし 認知機能への影響が少ない 呼吸抑制なし ピンポイント作用 | メリット 実績が豊富 幅広い痛みに対応 中枢性疼痛にも有効 |
| 課題 慢性痛への効果はまだ発展段階 中枢の「学習された痛み」には不十分 | デメリット 依存(特にオピオイド) 眠気・ふらつき 認知機能低下 長期使用リスク |
急性痛
- 新薬(スゼトリギン)→非常に有効
- NSAIDs →補助
慢性痛(重要)
慢性痛は3層で考えます.
① 末梢(入力)→ 新薬が有効
② 中枢(感作)→ 抗うつ薬・抗てんかん薬
③ 情動・認知→ 心理療法
従来薬=痛みを“弱める” 新薬=痛みを“通さない”
慢性痛に対しては、3つの統合が必要です。
- 新薬:痛みの「入口」を止める
- 従来薬:痛みの「増幅」を抑える
- 心理療法:痛みの「意味づけ」を変える
「新しい痛み止めは、痛みが脳に伝わる前の段階で信号を止める働きをします。これまでの薬は、脳に届いた痛みを弱める方法でした。どちらも大切ですが、慢性的な痛みの場合は、体・神経・心の3つを一緒に整えていくことが重要になります。」
スゼトリギン日本では未承認薬
日本で使える慢性痛薬 完全マップ
「日本で使える慢性痛薬 完全マップ」を、臨床判断に直結する形で整理いたします。単なる一覧ではなく、「どのタイプの慢性痛に、どの薬を、どう位置づけるか」が一目で分かる構造にしています。
慢性痛の薬物療法は、以下の3つの標的で整理すると明確になります。
【3ターゲットモデル】
1.末梢(炎症・組織)
2.神経(過敏・興奮)
3.中枢(抑制系・情動)
薬は「どこに効くか」で選ぶ
NSAIDs
- ロキソプロフェン
- セレコキシブ など
作用
炎症物質(プロスタグランジン)抑制
適応
- 急性痛
- 炎症性疼痛
限界:慢性痛には効果が限定的
ここが慢性痛の中核です。
Caチャネルα2δリガンド
・プレガバリン
・ミロガバリン(日本で重要)
作用
- 神経の過剰興奮を抑制
- 神経伝達物質の放出抑制
適応
- 神経障害性疼痛
- 線維筋痛症
特徴:「過敏になった神経を落ち着かせる」
NMDA関連(補助的)
・ケタミン(専門施設)
中枢感作のリセット(限定使用)
SNRI
・デュロキセチン(最重要)
・ミルナシプラン
作用
- セロトニン+ノルアドレナリン増加
- 下行性疼痛抑制系を強化
適応
- 慢性腰痛
- 線維筋痛症
- 抑うつ合併痛
三環系抗うつ薬
・アミトリプチリン
特徴
- 強力だが副作用あり
- 少量使用が基本
筋弛緩薬
- エペリゾン など
筋緊張型疼痛に有効
睡眠改善薬
睡眠改善=痛み軽減
漢方薬(日本臨床で重要)
・抑肝散→ 神経過敏・イライラ
・加味帰脾湯→ 不安・疲労
・桂枝加朮附湯→ 冷え・慢性痛
・トラマドール(弱オピオイド)
・フェンタニル(強オピオイド)
位置づけ
- 最後の選択肢
- 短期または限定使用
リスク
- 依存
- 耐性
- 痛覚過敏(逆効果)
① 炎症があるか?
→ YES:NSAIDs
↓
② 神経過敏があるか?
→ YES:プレガバリン/ミロガバリン
↓
③ 不安・抑うつは?
→ YES:SNRI追加
↓
④ 改善不十分
→ 併用療法+心理介入
慢性痛の薬は「どこに効かせるか」で選ぶ
- 末梢 → NSAIDs
- 神経 → プレガバリン・ミロガバリン
- 中枢 → SNRI
「痛みの薬には、炎症を抑えるもの、神経の過敏さを抑えるもの、脳のブレーキを強くするものなど、いくつかの種類があります。慢性的な痛みの場合は、それぞれの状態に合わせて組み合わせることが大切になります。」
慢性痛セルフチェック(40問)+解釈・薬剤対応
以下の質問に対して、直感的にお答えください。
- 0:まったくない
- 1:少しある
- 2:よくある
- 3:ほとんど常にある
| № | 慢性痛セルフチェック(40問)+解釈・薬剤対応 |
|---|---|
| Ⅰ.身体・感覚(1〜10) | |
| 1. | 痛みの場所が日によって変わる |
| 2. | 軽く触れただけでも痛みを感じる |
| 3. | 痛みが広がるように感じる |
| 4. | 疲れると痛みが強くなる |
| 5. | 天候や気圧で痛みが変わる |
| 6. | 睡眠が浅い・途中で目が覚める |
| 7. | 朝から身体が重い |
| 8. | 運動すると悪化することがある |
| 9. | じっとしていても痛む |
| 10. | 検査では大きな異常が見つからない |
| Ⅱ.神経過敏(11〜20) | |
| 11. | 音や光に敏感になっている |
| 12. | ストレスで痛みが強くなる |
| 13. | 身体が常に緊張している感じがある |
| 14. | リラックスするのが難しい |
| 15. | 痛みが強くなる前に違和感がある |
| 16. | ちょっとした刺激で疲れる |
| 17. | 神経がピリピリする感じがある |
| 18. | 温度変化に敏感 |
| 19. | 疲労回復に時間がかかる |
| 20. | 刺激に対して過剰に反応してしまう |
| Ⅲ.感情・ストレス(21〜30) | |
| 21. | 不安を感じやすい |
| 22. | 「また痛くなるのでは」と心配する |
| 23. | イライラしやすい |
| 24. | 気分が落ち込みやすい |
| 25. | 人間関係のストレスがある |
| 26. | 安心できる時間が少ない |
| 27. | 過去のつらい出来事を思い出すことがある |
| 28. | 自分を責めることが多い |
| 29. | 怒りを我慢している |
| 30. | 緊張が抜けない |
| Ⅳ.思考・注意(31〜40) | |
| 31. | 痛みのことを常に考えてしまう |
| 32. | 「このまま治らないのでは」と思う |
| 33. | 身体が壊れている感じがする |
| 34. | ネットで症状を頻繁に調べる |
| 35. | 痛みを避ける行動が増えている |
| 36. | できていたことが減っている |
| 37. | 活動量が減っている |
| 38. | 痛みが怖くて動けない |
| 39. | 集中力が落ちている |
| 40. | 未来に希望を持ちにくい |
タイプ分類
各領域の合計を出します。
- 身体(1〜10)
- 神経(11〜20)
- 情動(21〜30)
- 認知(31〜40)
慢性痛は「どの層が強いか」で治療が決まる
「痛みは体だけでなく、神経の敏感さや不安、考え方の影響も受けています。このチェックでは、どの部分が強く関係しているかを見て、それに合わせた治療を選んでいきます。」
| タイプ別 | 特徴 | 薬剤対応 |
|---|---|---|
| Type A:身体優位型 | 動作と関連 炎症・筋緊張 | NSAIDs 筋弛緩薬 |
| Type B:神経過敏型 | 過敏・広がる痛み 中枢性感作が関与 | (第一選択) ミロガバリン プレガバリン 追加 デュロキセチン |
| Type C:情動ストレス型 | ストレス連動 トラウマ背景 扁桃体・ストレス回路 | デュロキセチン ミルナシプラン 補助 漢方(抑肝散など) |
| Type D:認知・注意型 | 破局的思考 過集中 注意バイアス 背景に不安や神経過敏あり | 補助的(単独では不十分) SNRI(補助) 睡眠改善薬 主軸 認知行動療法 |
| Type E:混合型 | 複数が高い 神経×情動が最も多い | プレガバリン+SNRI +心理療法 薬+心理の併用が基本 |
PRT(Pain Reprocessing Therapy)心理療法
PRT(Pain Reprocessing Therapy)は、主として「一次性慢性痛(primary chronic pain)」や神経可塑性疼痛/nociplastic pain に近い病態を対象に、「この痛みは危険な組織損傷の警報ではなく、学習された可逆的な脳‐神経系の出力である」という理解を育て、その理解を感覚体験・情動処理・行動再学習で定着させていく心理療法です。PRTの中心要素として、①痛みの脳起源と可逆性の教育、②その人固有の“脳由来で説明できる証拠”の強化、③痛み感覚を安全のレンズで観察すること、④他の情動的脅威への介入、⑤ポジティブな感覚や感情へ向かうこと、の5成分が示されています。ランダム化比較試験では、4週間のPRT群で、治療直後に痛みが0〜1/10まで軽減した人が66%で、対照群より高く、その効果は1年後まで概ね維持されました。
ただし最初に非常に大事なことがあります。PRTは「どんな痛みにも一律に適用する療法」ではありません。進行性の器質疾患、感染、骨折、腫瘍、重篤な炎症性疾患、明らかな神経圧迫、緊急性の高いレッドフラッグが疑われる場合は、まず医療的評価が優先です。PRTがもっとも適しているのは、検査や経過から重大な器質的危険が低く、症状の持続に恐怖、回避、痛み=損傷という信念、予期不安、注意の固定、ストレス増悪が関わっているケースです。JAMA Psychiatryの試験も、こうした「primary chronic back pain」を対象にしていました。
以下、臨床で使いやすいように、PRTの進行を8ステップで詳しく説明いたします。これは学術論文・PRTの公式説明・臨床的運用を踏まえて、日本の面接場面で使いやすいよう再構成したものです。
ここはPRTの前提条件です。いきなり「その痛みは脳が作っています」と言うのではなく、まず危険な病態を見落としていないか、そしてクライエントがこの枠組みを受け入れられる準備があるかを確認します。PRTの研究でも、初回に医療評価と痛み教育の導入が置かれていました。
臨床家が確認したいポイントは次の通りです。
- 痛みの部位、期間、変動、日内変動
- レッドフラッグの有無
- 検査所見と症状の一致度
- ストレスや感情で増悪するか
- 痛みへの恐怖、回避、破局化
- 「痛み=損傷」という信念の強さ
- 治療歴と、何が効いた/効かなかったか
- トラウマ、愛着不安、持続的ストレスの有無
この段階の目標は、クライエントに「危険を否定された」と感じさせることではなく、“重大な壊れ方ではなく、過敏化・学習・防御反応として理解できる可能性がある”という足場を作ることです。
PRTの中核はここです。クライエントが持っている「痛み=身体が壊れている証拠」という理解を、「痛み=神経系が危険を学習した結果の出力かもしれない」へと移していきます。研究でも、治療効果を媒介した重要因子の一つは、“痛みは組織損傷を意味する”という信念の低下でした。
この心理教育では、次の内容を丁寧に扱います。
- 急性痛は危険を知らせる正常な警報であること
- 慢性痛では警報装置が過敏化し、損傷がなくても鳴り続けうること
- 脳は「危険だ」と学習すると痛み出力を強めること
- 恐怖、注意、回避、ストレスが痛み回路を維持すること
- したがって、痛みは“本物ではない”のではなく、本物だが可逆的であること
ここで大切なのは、クライエントの痛みを心理化して軽視しないことです。PRTは「気のせい」と言う療法ではありません。むしろ、脳‐身体の学習として正当化し直す療法です。
臨床での説明例としては、次のような言い方が使いやすいです。
「今の痛みは、嘘の痛みではありません。実際に神経系が痛みを出しています。ただ、その痛みが“今も身体が壊れている証拠”とは限らず、神経系が過去の学習や不安をもとに、必要以上に警報を鳴らし続けている可能性があります。」
PRTでは一般論だけでなく、その人自身の症状パターンから、神経可塑性疼痛を示唆する証拠を一緒に見つけることを重視します。これは公式サイトでも、PRTの主要成分の一つとして挙げられています。
ここで集める証拠には、例えば次のようなものがあります。
- 痛む場所が移動する
- 画像所見と痛みの強さが一致しない
- ストレス時に増悪し、安心時に軽くなる
- 気が紛れると痛みが下がる
- 天候、対人関係、予定などで変動する
- 同じ動作でも日によって痛みが違う
- 触れるだけで痛い時と平気な時がある
- 身体の故障としては説明しにくい広範囲痛がある
この作業の意義は大きく、クライエントが「理屈として聞いた」状態から、「たしかに自分の痛みはこのモデルで説明できる」と腑に落ちる段階に移るための橋渡しになります。PRTでは、この再帰属(reattribution)が重要な機序と考えられています。
臨床的には、証拠探しは“説得”ではなく“共同観察”で行うのが重要です。押しつけると防衛が高まり、逆に「理解されていない」と感じやすくなります。
痛みを“安全のレンズ”で観察する
PRTを象徴する技法が、somatic tracking(身体感覚の安全観察)です。これは、痛みを避けたり監視したりするのではなく、落ち着いた注意で、好奇心と安全感をもって観察する練習です。公式説明では、痛み感覚に安全のレンズで注意を向け、再評価することが中心成分とされています。
ここでの狙いは二つあります。
一つ目は、痛み=危険という自動反応を弱めること。
二つ目は、感覚そのものは変動し、波があり、観察可能で、必ずしも損傷の証拠ではないと体験的に学ぶことです。
進め方は次のようになります。
- まず呼吸や姿勢を整え、脅威レベルを少し下げる
- 痛みの部位に注意を向ける
- 「危険なものを見張る」のではなく、「今どんな感覚があるかを観察する」
- 質感、広がり、温度、圧、脈動、変化を言語化する
- その最中に、「これは危険の証拠ではなく、過敏化した神経の活動かもしれない」と安全再評価を添える
- 少しでも変化、揺らぎ、弱まりがあれば、それを強化する
ここで重要なのは、無理に痛みを消そうとしないことです。目的は“消去”ではなく、恐怖なく接触できることです。結果として痛みが下がることはありますが、そこを急ぎすぎると、また「痛みを監視する」モードに戻ってしまいます。
慢性痛では、痛みそのものだけでなく、痛みを恐れて避ける生活が痛み回路を固定します。PRT研究でも、恐怖や回避の変化が重要な関連因子として示されています。
この段階では、クライエントと一緒に
「何を怖がっているのか」
「何を避けるようになったのか」
を明確にします。
例えば、
- 歩くと悪化して二度と戻らない気がする
- 前かがみは危険だと思っている
- 座ること自体が“損傷”と結びついている
- 疲労や張りを“損傷の前兆”として恐れている
こうした信念に対し、安全な範囲での段階的再接近を行います。ここでの曝露は、単なる我慢大会ではありません。PRTの文脈では、「これは安全にできる」「感覚は出ても、それは傷の進行を意味しない」という再評価を伴うことが本質です。
臨床的には、次の順が役立ちます。
- 避けている動作をリスト化する
- 危険度ではなく“恐怖度”で順番をつける
- 低~中程度の恐怖から再挑戦する
- 直後の感覚をソマティック・トラッキングで観察する
- 「できた」「壊れなかった」「波があって戻る」を学習させる
ここで得たいのは、痛みゼロではなく、“感覚があっても危険ではない”という新しい身体記憶です。
PRTは認知療法だけではなく、感情や未処理のストレスを扱うことを重要な柱に含めています。公式説明でも、「other emotional threats(他の情動的脅威)」への介入が主要成分の一つとして挙げられています。
慢性痛のクライエントでは、しばしば次のようなものが背景にあります。
- 怒りを抑え続ける関係
- 見捨て不安
- 過剰適応
- 自責や恥
- 未完了の喪失
- 家庭や職場の持続的緊張
- ACEやトラウマの後遺
PRTでは、「痛みは全部感情のせい」と単純化しません。しかし、神経系が脅威として処理しているものが、身体だけではなく、対人・情動・記憶の領域にもあると理解します。そこに対して、感情の言語化、自己主張、境界設定、悲嘆作業、安心の回復などを進めていきます。
PRTは「痛みを分析する療法」で終わりません。重要なのは、神経系に“危険ではない”“快い”“安全だ”“つながっている”という入力を増やすことです。公式サイトでも、ポジティブな感情や感覚に向かうことが5つ目の主要成分として示されています。
ここで扱うのは、例えば次のようなものです。
- 痛くない部位の感覚に気づく
- 温かさ、軽さ、支えられている感覚を見つける
- 安心できる場所、音、関係を思い出す
- 喜び、好奇心、達成感、感謝を味わう
- 楽しさのある小さな活動を再開する
慢性痛では注意が「痛み」「危険」「監視」に固定されやすいため、脳の学習素材を変える必要があります。つまり、「危険を減らす」だけでなく、「安全を増やす」ことが要ります。
これは単なるポジティブ思考ではありません。神経可塑性の観点からいえば、注意・情動・身体感覚の再配線です。
セッション内で理解しても、生活場面で再び「痛い=危険」に戻れば、旧回路が再強化されます。そこでPRTの終盤では、どのように日常で新しい理解を維持するかを整理します。
再発予防で確認したいことは次の通りです。
- 痛みが出た時の最初の自動思考は何か
- それに対して、どんな安全再評価を返すか
- どの感情ストレスが増悪因子か
- 回避し始めるサインは何か
- 安心に戻る行動は何か
- 「悪化=失敗」ではなく「波」と理解できるか
この段階でクライエントに身につけてもらいたいのは、「痛みが戻っても、以前のように恐怖で増幅しない」という自己調整力です。PRTは、症状を一度消して終わりではなく、新しい脳の読み方を習慣化する治療と考えると分かりやすいです。
PRTは、「痛み=損傷」という脅威解釈を、“痛み=可逆的な神経学習”へと再概念化し、その理解を身体観察・感情処理・行動再学習で定着させる療法」と言えます。
PRTを行う際には、いくつか注意が必要です。
まず、クライエントがまだ強く「自分は見逃されているのではないか」「本当は重大な病気なのではないか」という不安を持っている段階で、急いで再概念化すると、治療同盟を損ねます。十分な安全確認と共感が先です。
また、トラウマが強いケースでは、痛み再処理だけでなく、愛着・解離・身体過覚醒への配慮が必要です。PRTは有力な枠組みですが、すべてを単独で担う万能療法ではありません。必要に応じて、段階的トラウマケア、睡眠介入、運動療法、薬物療法などとの統合が望まれます。
- まず「痛みの心理教育」で脳‐神経系モデルを導入する
- 次に「その人固有の証拠集め」をして納得感を高める
- その後に「ソマティック・トラッキング」を短時間で反復する
- 並行して、痛みに絡む不安・怒り・喪失・過剰適応を扱う
- 最後に、避けていた生活行動への再接近を設計する
つまり、PRTは単独技法というより、慢性痛ケースをまとめる“骨格”として非常に有用です。
ソマティック・トラッキング
このワークは「痛みを消す」ためではなく、「痛み=危険」という学習をほどくための体験」です。
クライエントが感じるべきことは
・安心
・コントロール感
・好奇心
であり、「我慢」や「耐えること」ではありません。
「これから少しだけ、身体の感覚を一緒に観察する時間をとってみたいと思います。
無理に何かを変える必要はありませんし、痛みを消そうとする必要もありません。」
「もし途中で不快になったり、不安が強くなった場合は、すぐに止めることができます。
あなたのペースで大丈夫です。」
「まず、今この場所が安全であることを一緒に確認していきましょう。」
「今、座っている椅子や床に、身体が支えられている感覚に少し意識を向けてみてください。」
「背中やお尻、足の裏が触れている感覚はどんな感じでしょうか。」
「呼吸にも少し注意を向けてみます。
無理に深くしなくて大丈夫です。自然な呼吸で構いません。」
「吸うとき、吐くとき、それぞれどんな感覚がありますか。」
「ここまでは大丈夫そうでしょうか。」
「それでは、少しだけ痛みのある場所に注意を向けてみます。」
「ただし、“痛みを調べる”というよりも、“どんな感覚があるのかを観察する”という感じで大丈夫です。」
「今、その場所にはどんな感覚がありますか。」
(例を与える)
「鋭い感じでしょうか、重い感じでしょうか、じわじわした感じでしょうか。」
「その感覚は一点でしょうか、それとも広がっていますか。」
「形や大きさはどんな感じでしょうか。」
「今感じているその感覚は、とてもリアルなものです。
そして同時に、それが必ずしも“身体が壊れている証拠”とは限らない、という見方もできます。」
「神経が少し敏感になっていることで、強く感じている可能性もあります。」
「この場所を、少し安全な気持ちで観察し続けることはできそうでしょうか。」
「もしよければ、その感覚に少しだけ“好奇心”を向けてみましょう。」
「この感覚は、変化しますか?
それとも同じままでしょうか。」
「少し強くなったり、弱くなったり、揺れたりすることはありますか。」
「今、少しでも変化がありましたね。」
「変わるということは、この感覚が固定されたものではないということでもあります。」
「今の変化を、そのまま観察してみましょう。」
「もし途中で『大丈夫かな』『悪化するのでは』という考えが出てきたら、
それも自然な反応です。」
「そのときは、“これは危険ではなく、神経の反応かもしれない”という見方を思い出してみてください。」
「今度は少しだけ、身体の中で痛みがない場所にも注意を向けてみましょう。」
「例えば、手や足、顔などで、比較的楽な場所はありますか。」
「その場所の感覚はどんな感じでしょうか。」
「今、痛みのある場所と、比較的楽な場所の両方を感じることができます。」
「身体の中には、“つらい感覚”だけでなく、“大丈夫な感覚”も同時に存在しています。」
「それでは、ゆっくりと外の環境に意識を戻していきましょう。」
「部屋の音や、光、周りの空間を感じてみてください。」
(間)
「今の体験はどうでしたか。」
(ここは対話的に)
- どんな変化があったか
- 痛みの印象がどう変わったか
- 不安や恐怖の変化
- コントロール感の有無
成功の定義
- 痛みが消えることではない
「恐怖なく観察できた」 - NGパターン
- 痛みを消そうとする
- 我慢させる
- 説得する
- 良い反応
- 「変わることに気づいた」
- 「怖さが少し減った」
- 「観察できた」
このワークの本質は「痛みをなくすこと」ではなく、「痛みと安全に共存できる状態をつくること」です。
「今ある痛みを、変えようとせずに観察してみましょう。どんな質感がありますか。」
「その感覚は動いたり変わったりしますか。」
「これは危険のサインではなく、神経の反応かもしれません。」
「少し安全な気持ちで見続けることはできますか。」
PRT 6回セッション
導入
「これまでの痛みのご経験を大切にしながら、
少し違う見方を一緒に探していきたいと思います。」
教育(核心)
「痛みは“壊れているサイン”として起こることもありますが、長く続く痛みの場合、神経が敏感になっていることで出ていることがあります。」
重要な一文
「痛みは本物ですが、必ずしも損傷を意味しているわけではありません。」
確認
「今の説明で、違和感や疑問はありますか。」
宿題
- 痛みが変動する場面を記録
- 「なぜ変わるのか」を観察
導入
「前回からの変化や気づきを教えてください。」
証拠探し(共同作業)
「痛みが変わるタイミングはありましたか。」
- ストレスで変化
- 気が紛れると軽減
- 場所の移動
再構築
「これらは、身体が壊れているだけでは説明しにくい特徴でもあります。」
重要な言語化
「神経の敏感さで説明できる部分がありそうです。」
宿題
- 「痛みが変わる証拠」を3つ探す
導入
「今日は少しだけ、身体の感覚を安全に観察してみます。」
実施(簡略逐語)
「今の痛みを、変えようとせずに観察してみましょう。」
「どんな質感がありますか。」
「その感覚は変化しますか。」
再評価
「これは危険ではなく、神経の反応かもしれません。」
強化
「変化するということは、固定されたものではないということです。」
宿題
- 1日1回(1〜3分)観察
- 痛みの変化を記録
導入
「痛みそのものだけでなく、“怖さ”も影響していることがあります。」
探索
「避けている動きや行動はありますか。」
リスト化
例:
- 前かがみ
- 歩行
- 外出
再評価
「その動きは本当に危険でしょうか。
それとも“危険だと学習している”可能性はありますか。」
行動再学習
「少しだけ安全な範囲で試してみましょう。」
重要な一言
「感覚が出ても、それは損傷ではなく神経の反応かもしれません。」
宿題
- 避けていた行動を1つ再開
- 体験を記録
導入
「痛みと感情は無関係ではないことがあります。」
探索
「最近、強いストレスや感情はありましたか。」
深掘り
- 怒り
- 不安
- 悲しみ
- 我慢
言語化
「その感情を身体はどう感じていますか。」
接続
「その状態のとき、痛みはどうなりますか。」
再統合
「身体は危険だけでなく、感情にも反応しています。」
宿題
- 感情と痛みの関係を記録
振り返り
「ここまでで、どんな変化がありましたか。」
再定義
「痛みは“壊れている証拠”から“神経の反応”へと理解が変わってきています。」
再発予防
「今後、痛みが戻ることもありますが、それは失敗ではありません。」
対処スクリプト
「そのときは“これは危険ではない可能性がある”と立ち戻ることができます。」
最終統合
「あなたの身体は壊れているのではなく、少し敏感になっていただけかもしれません。」
進まないケース
- 再概念化が不十分
- 恐怖が強い
- 医療不信
成功の鍵
- 納得(理解)
- 体験(観察)
- 再学習(行動)
PRTは「理解→体験→再学習」の積み重ね
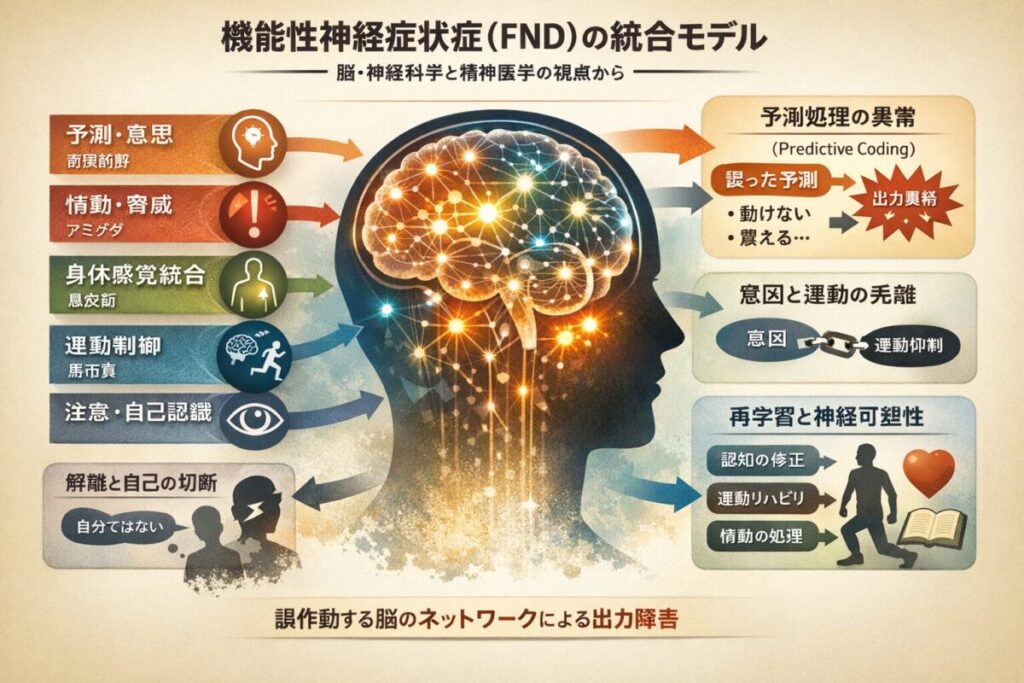
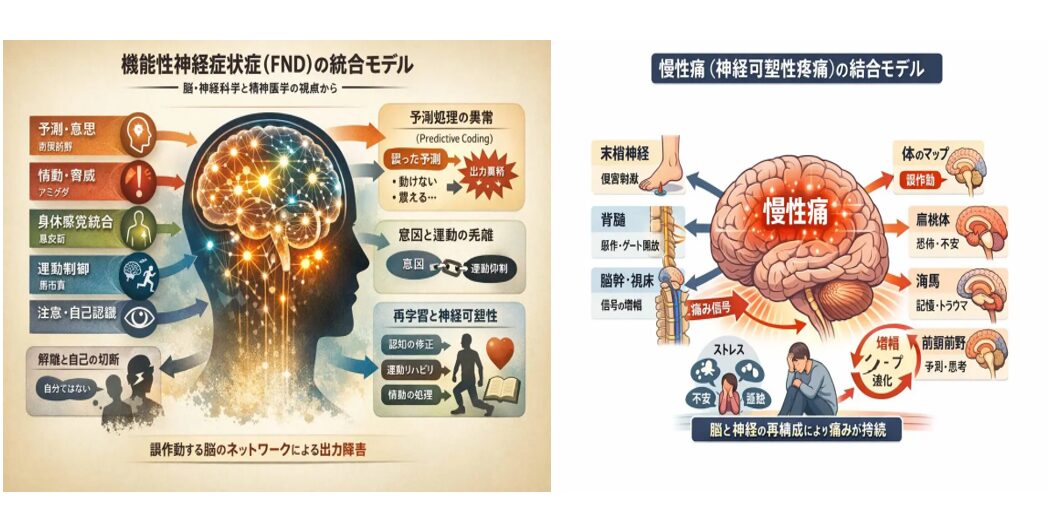
機能性神経症状症(FND)の統合モデル
― 脳・神経科学および精神医学的視点から ―
機能性神経症状症(Functional Neurological Disorder:FND)は、かつて「転換性障害」と呼ばれ、心理的要因による身体症状と理解されてきた。しかし近年の研究により、この見方は大きく更新されている。
現在ではFNDは、「脳の構造的損傷ではなく、神経ネットワークの機能的異常によって生じる症候群」と定義される。
すなわち、
- 症状は“実際に起きている”
- しかし“器質的破壊によるものではない”
という二重性を持つ。
FNDは単なる心理的反応ではなく、「脳の出力システムの障害」である。
出力の種類
- 運動出力:麻痺、歩行障害、振戦、ジストニア
- 意識・発作:非てんかん性発作(PNES)
- 感覚:しびれ、異常感覚
重要なのは、「意図と結果が一致しない」という点である。
FNDは単一部位の異常ではなく、複数のネットワークの相互作用によって成立する。
【FNDの5層モデル】
前頭前野は、
- 行動の計画
- 意図
- 予測
を担う。
FNDでは、「動けない/異常が起きる」という予測が形成される
扁桃体は、
- 危険の検出
- 不安・恐怖
を担う。
FNDでは、脅威評価が過剰に働く
島皮質は、
- 内受容感覚
- 身体の状態の認識
を担う。
FNDでは、身体感覚の歪みや違和感が生じる
- 運動野
- 補足運動野(SMA)
- 基底核
これらが連携して動作を生む。
FNDでは、意図と運動出力の連携が断絶する
- 前帯状皮質
- デフォルトモードネットワーク
FNDでは、注意の偏りと自己認識の変容が起きる。
FND理解の中心は、Predictive Coding(予測処理モデル)である。
通常の状態
予測
+
感覚入力
↓
誤差修正
FNDの場合
予測が過剰に強くなり、感覚よりも優先される
結果
- 動けないはず → 動けない
- 震えるはず → 震える
予測が身体出力を支配する
通常の運動は、
- 意識的意図
- 無意識の運動制御
の統合で成立する。
FNDでは、
- 意図は存在する
- しかし運動が実行されない
これは、「運動の実行が無意識レベルで抑制されている」状態と考えられる。
FNDはしばしば解離と重なる。自己と身体の結びつきの弱化である。
解離とは
- 意識・感覚・身体の統合の断裂
FNDとの関係
- 身体の一部が“自分のものではない”
- 動作が“自分の意思と切り離される”
FNDは時間とともに以下のように変化する。
- 症状の学習
- 繰り返しによりネットワークが固定化
- 恐怖との結合
- 症状=危険という学習
- 注意の固定
- 症状への過集中
- 結果
- 「症状が自動化される」
慢性痛ほど明確ではないが、
- ストレス
- 自律神経
- 神経免疫
の関与も示唆されている。身体反応として症状が出る。
FNDは心理的背景と深く関連するが、単純な因果ではない。
関与因子
- トラウマ(ACE)
- 愛着不安
- 過剰適応
- 感情抑圧
- 対人ストレス
これらは、脅威予測を強化する因子となる。
NDと慢性疼痛は、同一の原理に基づく。同じ脳のシステムの別表現である。
| 項目 | 慢性疼痛 | FND |
|---|---|---|
| 出力 | 痛み | 運動障害 |
| 本質 | 感覚の異常出力 | 運動の異常出力 |
| 原因 | 予測と学習 | 予測と学習 |
FNDの治療は、再接続(reconnection)と再学習である。
- 再概念化
- 壊れていないことの理解
- 注意の再配分
- 症状への過集中を緩める
- 身体再接続
- 感覚→運動の統合
- 情動処理
- 脅威の軽減
- 行動再学習
- 安全な動作経験の蓄積
薬物療法は補助的であり、主役は神経ネットワークの再学習である。
FNDは、「壊れている身体」ではなく、「誤作動したネットワーク」であり、その本質は、「予測と学習によって形成された出力異常」である。そして同時に、再学習によって変化し得る可逆的状態でもある。
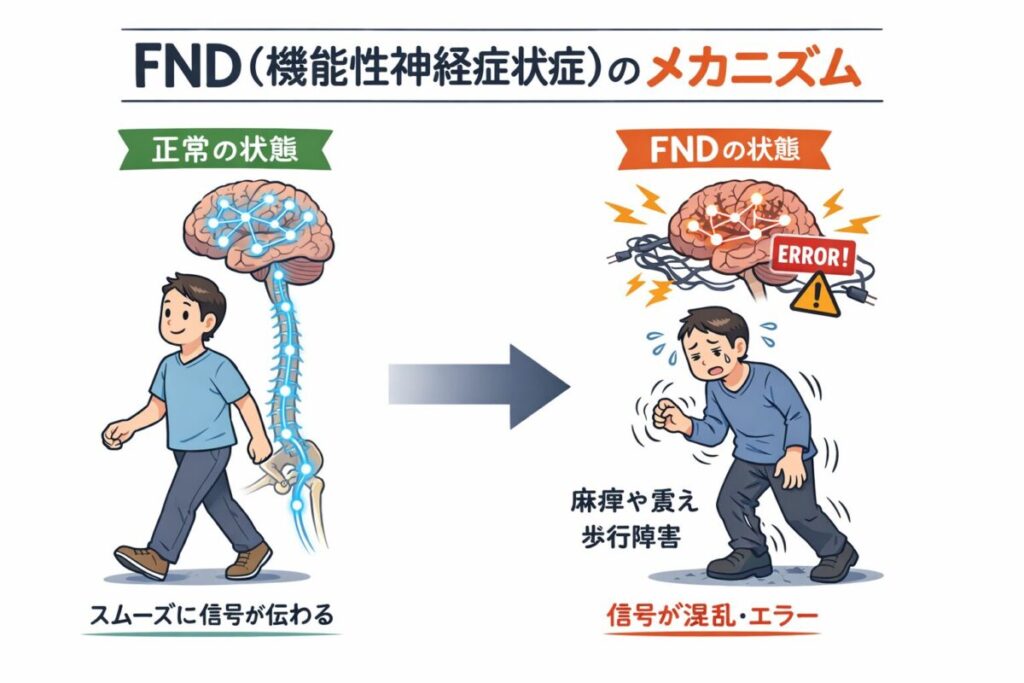
機能性神経症状症(FND)と慢性痛(神経可塑性疼痛)
機能性神経症状症(FND)と慢性痛(神経可塑性疼痛)は、“同じ基盤(脳‐神経の予測・学習システム)上にあるが、出力の形が異なる”現象です。つまり、別の病気ではなく「同じシステムの別表現」と理解すると臨床的に非常に整理されます。
共通の本質
- 脳が「危険・異常」を予測する
- その予測に基づいて身体の出力を変える
- その結果として症状が現れる
違い(出力の違い)
| 領域 | 出力 |
|---|---|
| 慢性痛 | 痛み(感覚) |
| FND(機能性神経症状) | 麻痺・震え・歩行障害・失神など(運動・機能) |
同じ“脳の予測システム”が、感覚に出るか、運動に出るかの違いです。
慢性痛と同様に、FNDも単一部位ではなく「ネットワーク障害」です。
【FNDの4層モデル】
- 前頭前野
- 「こうなるはず」という予測
- 扁桃体
- 危険検知
- 不安・恐怖
- 島皮質
- 身体内部の感覚(違和感・異常感)
- 運動野・補足運動野
- 実際の動き
正常な状態
意図
↓
運動指令
↓
身体が動く
FNDの場合
予測(動けない・異常)
↓
脅威(扁桃体)
↓
身体感覚の異常(島皮質)
↓
運動制御の混乱
↓
実際に動けない/震える
“意図していないのに起きる”のが特徴
| 慢性痛 | FND |
|---|---|
| 痛みが出る | 動けなくなる |
| 感覚の過敏化 | 運動の遮断・異常 |
| C線維+情動系 | 運動ネットワーク+情動系 |
| 痛みの学習 | 運動の学習 |
どちらも「脳の学習(可塑性)」
① 予測(Predictive coding)
脳は常に「こうなるはず」という予測を持っています。
② 予測が強すぎる
- 痛みが出るはず → 痛みが出る
- 動けないはず → 動けない
③ 感覚とのズレ
通常は修正されるが、慢性化すると予測が優先される
運動は「意図+無意識制御」
通常:
- 自分で動かす(意識)
- 自動で調整(無意識)
FNDでは
- 意図と運動が切断される
- 無意識の抑制が優位になる
結果:「動かそうとしているのに動かない」
共通点
- 神経過敏の維持に関与
- 炎症性サイトカイン
- 神経ネットワークの興奮性調整
違い
- 慢性痛 → 感覚系で顕著
- FND → 運動・統合系が中心
ただし基盤は同じ
- 症状は「演技ではない」
- 脳の出力
- 意識的コントロールは難しい
- 無意識ネットワークの問題
- しかし「可逆性がある」
- 学習されたものだから
慢性痛とFNDは同じ原理で改善する
- ① 再概念化
- 壊れていない
- ② 注意の再配分
- 過集中を解除
- ③ 安全の再学習
- exposure(安全な体験)
- ④ 情動処理
- 不安・トラウマ
- ⑤ 身体再統合
- 感覚と運動の再接続
「この症状は、体が壊れているというよりも、脳と神経の働きが少し混乱して起きている可能性があります。痛みが出ることと同じように、動きに関しても神経の働きで変化が起きることがあります。ただし、これは改善できる性質のものです。」
慢性痛=感覚の誤作動
FND=運動の誤作動
どちらも“脳の予測システムの問題”
FND改善セッション(6回構成)
【全体コンセプト】
FNDは「壊れていないが、ネットワークがうまく連携していない状態」
治療は「再接続(reconnection)」です。
導入
「これまでの症状について、とても大変だったと思います。
まず大切なこととして、この症状は“作っている”ものではなく、実際に起きているものです。」
安心の確立
「同時に、検査で大きな損傷が見つかっていない場合、“壊れている”というより、“働きがうまくいっていない状態”と考えられることがあります。」
核心説明
「脳は本来、考えなくても体を動かせる仕組みがあります。
しかし不安やストレス、予測の影響で、その連携が一時的に乱れることがあります。」
重要な一文
「動かないのは“壊れているから”ではなく、“信号がうまく伝わっていない状態”かもしれません。」
確認
「この説明はどう感じますか。」
宿題
- 症状が変化するタイミングを観察
導入
「前回からの変化や気づきを教えてください。」
探索
「症状が出やすい状況はありますか。」
引き出す
- 緊張時
- 注目されたとき
- 疲労時
- 感情が揺れたとき
再構築
「これらは“壊れている”だけでは説明しにくい変化でもあります。」
核心
「脳が“今はうまく動かさない方がいい”と判断している可能性があります。」
宿題
- 「出る/出ない」の違いを記録
導入
「今日は、身体と脳のつながりを少しずつ戻していく練習をします。」
安全確認
「無理はしません。できる範囲で大丈夫です。」
感覚導入
「まず、動かそうとする前に、その部位の感覚に注意を向けてみましょう。」
観察
「温かさや重さなど、どんな感じがありますか。」
微小運動
「ほんの少しだけ動かすイメージを持ってみてください。」
(重要)「動かなくても大丈夫です。」
強化
「今、少しでも変化や反応はありましたか。」
再評価
「その反応は、神経がつながろうとしているサインかもしれません。」
宿題
- 1日1回「感覚→微小運動」
導入
「前回の練習で、少しでも変化はありましたか。」
恐怖確認
「動かすことに対して怖さはありますか。」
再評価
「その怖さは自然なものですが、必ずしも危険を意味するわけではありません。」
段階的運動
「では、今できそうな小さな動きを一緒に試してみましょう。」
観察
「動きと感覚を同時に見てみましょう。」
成功強化
「今の動きは“できた”という重要な情報です。」
宿題
- 小さな動きを毎日実施
導入
「身体の反応は、感情と無関係ではないことがあります。」
探索
「最近、強い感情はありましたか。」
深掘り
- 不安
- 怒り
- 抑圧
- 緊張
身体との接続
「その感情のとき、身体はどうなりますか。」
統合
「身体は危険だけでなく、感情にも反応しています。」
安全化
「ここで感じることは安全です。」
宿題
- 感情と身体の関係を記録
振り返り
「ここまでの変化を振り返ってみましょう。」
再定義
「この症状は“壊れている”ものではなく、“神経の働きが一時的に乱れていた状態”と考えられます。」
再発対応
「もし症状が戻っても、それは失敗ではありません。」
対処スクリプト
「そのときは“これは危険ではない可能性がある”と立ち戻ることができます。」
最終統合
「あなたの身体は回復する力を持っています。」
禁忌
- 「気のせい」と言う
- 無理に動かせる
- 説得で変えようとする
成功の指標
- 微小な変化
- 恐怖の低下
- 自己効力感
このモデルは特に
- エンプティチェア
- 愛着修復
- 実存的対話
と極めて相性が良いです。
一言で本質
FNDは「壊れている」のではなく、「つながりが乱れている」
機能性神経症状症(FND)セルフチェック40問
以下の質問について、直感的にお答えください。
- 0:まったくない
- 1:少しある
- 2:よくある
- 3:ほとんど常にある
| № | 機能性神経症状症(FND)セルフチェック40問 |
|---|---|
| Ⅰ.運動・身体症状(1〜10) | |
| 1. | 突然、手や足が動かしにくくなることがある |
| 2. | 力を入れようとしても入らない感覚がある |
| 3. | 歩こうとすると不安定になる |
| 4. | 歩き方が日によって変わる |
| 5. | 震えやけいれんのような動きが出ることがある |
| 6. | 意識していないのに体が動くことがある |
| 7. | 症状の出方が一定ではない |
| 8. | 医師から大きな異常がないと言われた |
| 9. | 緊張すると症状が強くなる |
| 10. | リラックスしていると軽くなることがある |
| Ⅱ.感覚・解離(11〜20) | |
| 11. | 体の一部が自分のものではないように感じる |
| 12. | 感覚が鈍くなることがある |
| 13. | 逆に敏感になりすぎることがある |
| 14. | 現実感が薄くなることがある |
| 15. | ぼーっとして時間が飛ぶことがある |
| 16. | 周囲が遠く感じることがある |
| 17. | 自分を外から見ている感じがする |
| 18. | 身体の感覚が突然変わることがある |
| 19. | 疲れると症状が強くなる |
| 20. | 安心すると症状が軽くなる |
| Ⅲ.情動・ストレス(21〜30) | |
| 21. | 不安を感じやすい |
| 22. | 緊張が抜けない |
| 23. | 人前で症状が出やすい |
| 24. | 感情を我慢することが多い |
| 25. | 怒りを表に出せない |
| 26. | 強いストレスがある |
| 27. | 過去のつらい経験が影響していると感じる |
| 28. | 安心できる時間が少ない |
| 29. | 自分を責めることが多い |
| 30. | 気を使いすぎることが多い |
| Ⅳ.認知・注意・予測(31〜40) | |
| 31. | 「また症状が出るのでは」と思う |
| 32. | 症状に注意が向きやすい |
| 33. | 体の異変を常に気にしている |
| 34. | 症状をコントロールできないと感じる |
| 35. | できていたことを避けるようになった |
| 36. | 動くことに恐怖を感じる |
| 37. | 症状が出る場面を予測してしまう |
| 38. | 症状が出るとパニックになる |
| 39. | 「このまま治らないのでは」と思う |
| 40. | 自分の体に不信感がある |
判定とタイプ分類
各領域の合計を出します。
- 運動(1〜10)
- 感覚・解離(11〜20)
- 情動(21〜30)
- 認知(31〜40)
| タイプ | 特徴 | 介入 |
|---|---|---|
| Type A:運動機能型 運動スコアが高い | 麻痺・歩行障害・振戦 状況による変動 | 身体再接続 運動再学習 注意分散 |
| Type B:解離・感覚型 感覚スコアが高い | 離人感・現実感喪失 身体感覚の断絶 | グラウンディング 身体感覚再統合 安全感構築 |
| Type C:情動ストレス型 情動スコアが高い | ストレス連動 感情抑圧 | 感情処理 愛着修復 安全基地形成 |
| Type D:予測・不安型 認知スコアが高い | 予期不安 注意の固定 | 再概念化 注意訓練 安全再評価 |
| Type E:混合型(多くのケース) 複数が高い | 複数 | 統合アプローチ 再概念化 身体再接続 情動処理 |
「この症状は、体が壊れているというよりも、脳と神経の働きが少し敏感になったり、うまく連携しなくなったことで起きている可能性があります。このチェックでは、どの部分が影響しているかを見て、適切な方法を一緒に考えていきます。」
臨床的ポイント
- 高得点=重症ではない
- 関与の強さ
- 変動性が鍵
- FNDの特徴
- 情動×運動が多い
- 心身統合が必要
FND(機能性神経症状症)の薬物療法
FND(機能性神経症状症)の薬物療法については、慢性痛と同様に誤解されやすく、かつ非常に重要な領域ですので、構造的に整理します。
- Ⅰ.結論(最も重要)
-
FNDそのものを直接「治す薬」は現在存在しません。
ただし、FNDを維持・悪化させている要因(神経過敏・不安・抑うつ・睡眠など)には薬が有効です。
- Ⅱ.なぜFNDに特効薬がないのか
-
FNDは
- 神経の損傷ではなく
- 神経ネットワークの誤作動(機能の問題)
だからです。
比喩で言うと
- 構造異常 → 薬で修復できる
- 機能異常 → 再学習が必要
FNDは後者
- Ⅲ.それでも薬が重要な理由
-
薬の役割は、「脳の過敏状態を下げる」ことです。
- Ⅳ.FNDで使われる薬剤(日本)
-
薬剤【① 不安・抑うつ系】
SSRI / SNRI
例
- エスシタロプラム
- セルトラリン
- デュロキセチン
作用
- 扁桃体の過活動を抑制
- 不安・予期不安の軽減
- 下行性制御の安定
適応
- 不安が強いFND
- 抑うつ併存
- 症状の予期不安
FNDでは第一選択になることが多い
【② 神経過敏・興奮】
抗てんかん薬(神経調整)
例
- プレガバリン
- ミロガバリン
作用
- 神経の過剰興奮を抑制
- 感覚過敏の軽減
適応
- 振戦
- 感覚異常
- 慢性痛併存
【③ 解離・緊張】
ベンゾジアゼピン(慎重)
例
- ロラゼパム
- クロナゼパム
作用
- 即時的な不安軽減
- 神経興奮の抑制
注意
- 依存性
- 長期使用は避ける
急性期のみ
【④ 睡眠】
睡眠薬
理由
FNDでは睡眠障害=神経過敏の増幅因子
効果
- 回復力の改善
- 症状安定
【⑤ 補助(日本特有)】
漢方
例
- 抑肝散 → 神経過敏・イライラ
- 加味帰脾湯 → 不安・疲労
- 半夏厚朴湯 → 喉・緊張
FNDとの相性が良いケースが多い
薬剤Ⅴ.薬剤の使い分け(臨床)Type別対応
不安型FND 過敏型FND 解離型 急性発作 SSRI / SNRI プレガバリン系 SSRI+心理療法 ベンゾ(短期) 薬剤Ⅵ.重要な臨床視点- 薬だけでは改善しない
- 神経ネットワークは「学習」で変わる
- しかし薬がないと難しいケースもある
- 不安が強すぎると再学習できない
- 最適解
- 薬+心理療法+身体再接続
薬剤Ⅶ.慢性痛との共通点項目 慢性痛 FND 薬の役割 過敏抑制 過敏抑制 本質 学習 学習 治療 再学習 再接続 薬剤Ⅷ.クライエント説明用「この症状に対して直接効く薬はありませんが、不安や神経の過敏さを整える薬はあります。そうすることで、体の働きを回復しやすい状態を作ることができます。」
FNDの薬は「治す薬」ではなく、「回復しやすくする薬」
幻肢痛の痛みのシステム
幻肢痛は「痛みのシステム」と完全に関係しています。
むしろ、「痛みが脳の出力であることを最も純粋に示す現象」です。
幻肢痛とは
- 手足が存在しないのに
- その部位に痛みを感じる
現象です。
ここから分かることは、痛みは身体そのものではなく、脳が作っている
幻肢痛は、先ほどの慢性痛と同じシステムを使っています。
【痛みの4層との対応】
- 末梢入力
- 消失(手足がない)
- 脊髄
- 👉過去の信号パターンが残る
- 脳幹・視床
- 信号の中継は維持
- 大脳(核心)
- ここが最重要です
① 体の地図(ボディマップ)
脳には、身体の地図(体性感覚野)があります
② 再編成(リマッピング)
失われた部位の領域に、別の部位が入り込む
例:
- 顔 → 手の領域へ侵入
顔を触ると手が痛い
③ 記憶(海馬)
- 過去の痛み記憶
- 切断前の痛み
記憶が痛みを再生
④ 情動(扁桃体)
- 喪失
- 恐怖
- ストレス
痛みを増幅
⑤ 予測(Predictive coding)
脳は
「手があるはず」
「痛みがあるはず」
と予測します。
入力がなくても、 出力が生じる。
| 項目 | 幻肢痛 | 慢性痛 |
|---|---|---|
| 入力 | なし | 弱い/不要 |
| 出力 | 痛み | 痛み |
| 原因 | 脳の再編成 | 神経可塑性 |
| 本質 | 脳の生成 | 脳の生成 |
ほぼ同じ現象
| 領域 | 痛み | FND |
|---|---|---|
| 出力 | 痛み | 運動障害 |
| 原因 | 予測 | 予測 |
| 本質 | 誤作動 | 誤作動 |
幻肢痛は「痛み版FND」とも言える
脳のループ
痛み
↓
注意
↓
強化
↓
さらに痛み
入力がなくてもループが回る
ここが臨床的に最重要です。
幻肢痛は改善する
理由:脳が可塑的だから
代表的治療
ミラーセラピー
鏡を使って「手が動いている」と脳に見せる:視覚で予測を修正
イメージ運動
運動ネットワーク再接続
PRT的アプローチ
痛み=危険の再学習解除
幻肢痛・慢性痛・FNDの統一モデル
共通本質
- 脳の予測
- 神経の学習
- ネットワークの誤作動
出力の違い
- 幻肢痛 → 痛み
- 慢性痛 → 痛み
- FND → 運動障害
「幻肢痛というのは、手や足がなくても痛みを感じる現象です。これは、痛みが体ではなく脳で作られていることを示しています。慢性的な痛みも同じように、神経の働きによって生じることがあります。」
幻肢痛は、「痛み=脳の出力」であることを証明する代表例
幻肢痛の治療
幻肢痛の治療としてのミラーセラピーとイメージ運動(グレーデッド・モーター・イメージリー)は、神経可塑性と予測誤差を直接書き換える非常に本質的な介入です。仕組み → 実施手順 → 逐語の導入 → 注意点まで体系的に整理いたします。
幻肢痛では、
- 「手があるはず」という予測
- 「動かない/痛い」という感覚
が一致せず、脳内で誤差(prediction error)が持続します。
この誤差が、痛みとして出力され続ける
治療の本質
ミラーセラピーもイメージ運動も、視覚・運動・感覚の一致を回復することで脳の予測を更新(リセット)する治療です
概念
鏡を使って「存在しない手が動いている」ように脳に見せる
神経学的効果
- 体性感覚野の再編成を修正
- 運動野との再接続
- 視覚による予測修正
- 痛みネットワークの抑制
【準備】
- 鏡を身体の正中に置く
- 健側(残っている側)を鏡に映す
- 患側は鏡の裏に隠す
【逐語導入】
「これから鏡を使って、脳に少し新しい情報を伝えていきます。」
「実際には片側しか動いていませんが、脳には“両方動いている”ように見えるようになります。」
【観察フェーズ】
「鏡に映る手を見ながら、そこにもう一方の手があるイメージを持ってみてください。」
【運動フェーズ】
「ゆっくり手を開いたり閉じたりしてみましょう。」
「無理に動かそうとする必要はありません。」
【感覚統合】
「今、どんな感覚がありますか。」
「変化や違和感があっても大丈夫です。」
【強化】
「今の動きは、脳にとって“新しい安全な情報”になります。」
- 最初は短時間(3〜5分)
- 痛みが増す場合
- 一旦中止(過負荷)
- 成功の指標
- 痛み軽減ではなく、違和感の変化・動きのイメージ
概念
実際に動かさず、脳の中で運動を再構築する
なぜ有効か
- 運動ネットワークを活性化
- 痛みを伴わず再学習
- 安全な環境で再接続
第1段階:左右識別
写真などを見て、左か右かを判断
効果
- 運動前ネットワークの活性化
第2段階:運動イメージ
逐語
「実際には動かさず、その部位を動かしているイメージをしてみましょう。」
ポイント
- 痛みが出ない範囲
- リアルに感じる
第3段階:ミラーセラピー
視覚を加える
3つの再学習
1.視覚(ミラー)
2.運動(イメージ)
3.感覚(体性感覚)
これらを一致させる
| 治療 | 幻肢痛 | 慢性痛 | FND |
|---|---|---|---|
| ミラー | ◎ | ○ | ○ |
| イメージ | ◎ | ◎ | ◎ |
| 本質 | 再学習 | 再学習 | 再接続 |
「この治療は、体を直接治すというよりも、脳の中での体のイメージを整える方法です。鏡やイメージを使うことで、脳が『大丈夫だ』『動ける』と再学習していきます。」
ミラーセラピー=視覚で脳を書き換える
イメージ運動=内側から脳を書き換える
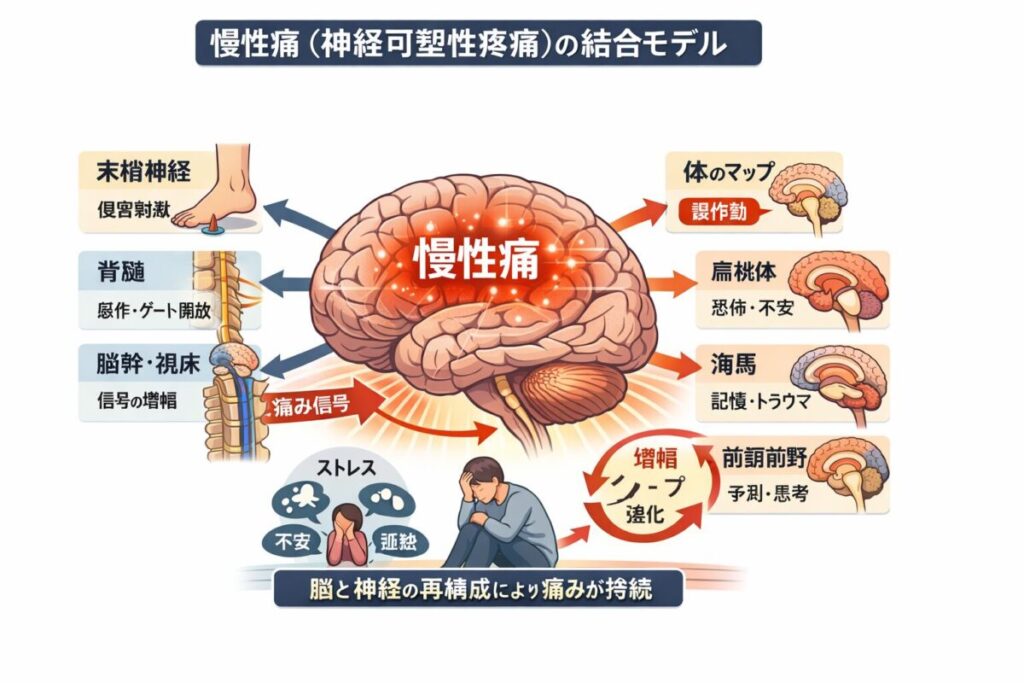
慢性疼痛(神経可塑性疼痛)の統合モデル
― 脳・神経科学および精神医学的視点から ―
慢性疼痛は、従来「末梢組織の損傷や炎症の持続による症状」と理解されてきた。しかし近年の神経科学および精神医学の発展により、この理解は大きく更新されている。
現在では、慢性疼痛は単なる身体的異常ではなく、「脳と神経系全体が再構成(reorganization)されることによって生じる現象」として捉えられている。
この視点において、痛みは入力ではなく、「脳が生成する出力(output)」であり、身体の状態、神経活動、情動、認知、社会的文脈が統合された結果として現れる体験である。
慢性疼痛は、単一の部位ではなく、複数の神経ネットワークの相互作用によって成立する。
1.末梢入力(侵害受容)
身体には侵害受容器が存在し、機械的刺激、炎症、温度などの情報を神経信号として伝達する。この情報は主に以下の線維を通る。
- Aδ線維:高速で鋭い痛み
- C線維:低速で持続的・情動的な痛み
慢性疼痛では、この入力が必ずしも必要ではなくなる。
2.脊髄レベル(ゲート制御と感作)
脊髄後角は、単なる中継ではなく、痛み信号の増幅・抑制を行う調整装置である。
慢性疼痛では、
- 神経の過剰興奮
- グリア細胞(特にミクログリア)の活性化
- 炎症性サイトカインの放出
などにより、「痛みのゲートが開きやすい状態」が形成される。
3.脳幹・視床(統合と調整)
脳幹は、痛みの上行・下行経路を統合し、自律神経系とも密接に連動する。
特に重要なのは、下行性疼痛抑制系(descending inhibitory system)であり、セロトニンやノルアドレナリンを介して痛みを抑制する。
慢性疼痛ではこの抑制機能が低下し、「痛みのブレーキが効かない状態」となる。
4.大脳皮質および辺縁系(体験の生成)
痛みは最終的に脳内ネットワークによって生成される。
主な関与領域は以下の通りである。
- 体性感覚野(S1/S2):痛みの位置・強度
- 島皮質:身体内部の感覚(不快・違和感)
- 前帯状皮質(ACC):苦痛・耐えがたさ
- 扁桃体:恐怖・脅威
- 海馬:記憶・文脈
- 前頭前野:意味づけ・評価
慢性疼痛ではこれらが統合され、「痛みという主観的体験」が生成される。
慢性疼痛の本質は、中枢性感作(central sensitization)にある。
これは、
- 刺激に対する感度の上昇
- 痛みの閾値の低下
- 刺激がなくても痛みが生じる状態
を指す。
この状態では、
- アロディニア(非侵害刺激で痛み)
- 痛覚過敏
が生じる。
重要なのは、これは「故障」ではなく、神経系の可塑的変化(learning)である点である。
近年、慢性疼痛理解の中心となっているのが予測処理モデルである。
脳は常に「身体はどうなっているはずか」という予測を生成している。
通常は
- 感覚入力
- 予測
のズレ(誤差)によって修正されるが、慢性疼痛では、予測が優先され、感覚よりも強くなる
その結果
- 痛みが出るはず → 痛みが出る
- 危険であるはず → 身体が防御反応を出す
つまり慢性疼痛は、「誤った予測が固定された状態」と捉えられる。
慢性疼痛は、時間とともに以下のように変化する。
- 回路の強化
- 痛みの神経回路が反復によって強化される
- 情動との結合
- 恐怖・不安と痛みが結びつく
- 注意の固定
- 痛みへの過集中が維持される
この結果、痛みは「学習された状態」となる。
近年、ミクログリアを中心とする神経免疫系が重要視されている。
慢性疼痛では、
- ミクログリアの活性化
- 炎症性物質の放出
- 神経興奮の増幅
が生じる。これにより、神経系が過敏な状態に維持される
ただしミクログリアは同時に、修復・抑制にも関与する二面性を持つ。
慢性疼痛は純粋な神経現象ではなく、心理・社会的要因と不可分である
1.情動
- 不安
- 恐怖
- 怒り
- 喪失
2.認知
- 破局的思考
- 身体への不信
- 痛み=損傷という信念
3.社会
- 孤立
- 役割喪失
- 対人ストレス
これらはすべて、痛みの予測と神経活動を増幅する因子となる。
慢性疼痛とFNDは異なる疾患ではなく、同一の神経基盤の異なる表現である。
| 項目 | 慢性疼痛 | FND |
|---|---|---|
| 出力 | 痛み | 運動・機能障害 |
| 本質 | 感覚の誤作動 | 運動の誤作動 |
| 機序 | 予測と可塑性 | 予測と可塑性 |
したがって、両者は「脳の予測と学習による出力異常」として統合的に理解される。
慢性疼痛の治療は、単一の方法ではなく、再学習のプロセスである。
- 再概念化
- 痛み=損傷ではない
- 注意の再配分
- 過集中の解除
- 安全の再学習
- 身体と神経への新しい経験
- 情動処理
- 恐怖・不安の軽減
- 身体再統合
- 感覚と運動の再接続
薬物療法は補助的役割を担い、神経の過敏性を下げることで再学習を促進する
慢性疼痛は、「身体の問題」でも「心の問題」でもなく、脳と神経系全体の統合的な現象」である。
そしてその本質は、「誤って学習された予測と神経回路の再編成」であり、同時に、再学習によって変化し得る可逆的な状態でもある。
最終まとめ
慢性疼痛とは、「脳が危険を学習し続けることで生じる持続的な出力」である
慢性痛 × FND × 幻肢痛の統合モデル
― 脳の予測・神経可塑性・出力システムの統合理解 ―
慢性疼痛(神経可塑性疼痛)、機能性神経症状症(FND)、幻肢痛は、一見すると異なる症状群である。
- 慢性痛は「痛み」
- FNDは「運動や機能の障害」
- 幻肢痛は「存在しない部位の痛み」
しかし現代神経科学の観点からは、これらはすべて「脳が生成する出力の異常」として統一的に理解される。
すなわち、「入力ではなく、脳の予測と学習によって生じる出力現象」である。
脳は受動的に刺激を受け取る器官ではなく、「身体と世界の状態を予測する装置」である。
通常の処理
予測(こうなっているはず)
+
感覚入力
↓
誤差修正
異常状態
予測が過剰に強くなる
↓
感覚より優先される
↓
出力が固定される
これが三つの現象の共通基盤である。
慢性痛
- 出力:痛み
- 特徴:刺激がなくても痛む
- 本質:感覚系の誤作動
FND
- 出力:麻痺・振戦・歩行障害など
- 特徴:意図と運動が一致しない
- 本質:運動系の誤作動
幻肢痛
- 出力:存在しない部位の痛み
- 特徴:末梢入力が完全に欠如
- 本質:ボディマップと予測の残存
すべて「脳の出力現象」
| 項目 | 慢性痛 | FND | 幻肢痛 |
|---|---|---|---|
| 出力 | 痛み | 運動障害 | 痛み |
| 入力 | 不要 | 不一致 | 消失 |
| 原因 | 予測固定 | 予測固定 | 予測残存 |
| 本質 | 神経可塑性 | 神経可塑性 | 神経可塑性 |
三者に共通する神経基盤は以下である。
- 「こうなるはず」というモデル生成
- 症状の維持に関与
- 危険の過大評価
- 症状の増幅
- 内受容感覚
- 違和感・異常感の生成
- 身体の地図
- 幻肢痛で特に重要
- 運動野・補足運動野
- FNDで中心的役割
- 信号の増幅・抑制
- 慢性痛で重要
これらが相互作用し、「出力としての症状」が生成される。
これらの症状は、単発ではなく、学習によって強化される
強化プロセス
症状
↓
注意
↓
恐怖
↓
回避
↓
神経回路の強化
これにより、症状が自動化される
特に重要なのが、身体は記憶を持つという点である。
- 幻肢痛
- 過去の痛み記憶が再現
- 慢性痛
- 痛み経験の固定
- FND
- 身体反応のパターン化
身体は「記憶された予測」を再生する
この統合モデルの最も重要な特徴は、入力がなくても出力が生じる点である。
- 幻肢痛:入力ゼロ
- 慢性痛:入力不要
- FND:入力と無関係
それでも症状は生じる。これは「脳が生成している」ことの証明である。
これらの症状は、神経だけでなく、心理・社会的文脈と不可分である。
情動
- 不安
- 恐怖
- 抑圧
認知
- 予期不安
- 破局的思考
- 身体への不信
社会
- ストレス
- 孤立
- 役割変化
これらはすべて予測を強化する因子
三者に共通する治療原理は一つである。
「再学習(Relearning)」
- 再概念化
- → 壊れていない理解
- 予測の修正
- → 安全の学習
- 身体再統合
- → 感覚・運動の一致
- 情動処理
- → 脅威の軽減
- 行動再学習
- → 安全な経験の蓄積
これにより、神経回路が再編成される
慢性痛、FND、幻肢痛は、異なる病気ではなく、同一の神経原理の異なる表現である。
その本質は、「脳の予測と神経可塑性によって生成される出力」であり、同時に再学習によって変化可能な現象でもある。
慢性痛 × FND × 幻肢痛とは、「脳が学習した予測に基づいて生み出される出力現象」である
- 線維筋痛症や慢性疼痛症の要因と痛みへの治療
- 機能性神経症状症は心の葛藤がまひなどを引き起こす
- 原因不明の身体機能障害は変換症/転換性障害
- アレキシサイミア(失感情症)のセルフチェックと対策
- 自律神経失調症は交感神経の優位と副交感神経の劣位
主要参考文献(APA形式)
予測処理
Friston, K. (2010).
The free-energy principle: a unified brain theory?
Nature Reviews Neuroscience, 11(2), 127–138.Clark, A. (2013).
Whatever next? Predictive brains, situated agents, and the future of cognitive science.
Behavioral and Brain Sciences, 36(3), 181–204.慢性疼痛
Woolf, C. J. (2011).
Central sensitization: Implications for the diagnosis and treatment of pain.
Pain, 152(3), S2–S15.Apkarian, A. V., Hashmi, J. A., & Baliki, M. N. (2011).
Pain and the brain: Specificity and plasticity of the brain in clinical chronic pain.
Pain, 152(3), S49–S64.IASP (2020).
IASP terminology and classification of pain.FND
Edwards, M. J., Adams, R. A., Brown, H., Pareés, I., & Friston, K. J. (2012).
A Bayesian account of “hysteria”.
Brain, 135(11), 3495–3512.Hallett, M., Aybek, S., Dworetzky, B. A., et al. (2022).
Functional neurological disorder: New subtypes and shared mechanisms.
The Lancet Neurology, 21(6), 537–550.Stone, J., Carson, A., & Sharpe, M. (2020).
Functional neurological disorder: diagnosis and treatment.
Journal of Neurology, Neurosurgery & Psychiatry.幻肢痛
Ramachandran, V. S., & Hirstein, W. (1998).
The perception of phantom limbs.
Brain, 121(9), 1603–1630.Flor, H. (2002).
Phantom-limb pain: characteristics, causes, and treatment.
The Lancet Neurology, 1(3), 182–189.治療(PRT・再学習)
Ashar, Y. K., Gordon, A., Schubiner, H., et al. (2021).
Effect of pain reprocessing therapy vs placebo and usual care for patients with chronic back pain.
JAMA Psychiatry, 78(12), 1369–1377.Moseley, G. L. (2004).
Graded motor imagery is effective for long-standing complex regional pain syndrome.
Pain, 108(1–2), 192–198.