双極性障害は主に気分安定剤と非定型抗精神病薬で抗躁と抗うつの薬剤療法となりますが、妊娠中、授乳中の服用の安全性が問われます。効果が不十分な場合は修正電気けいれん療法と反復経頭蓋磁気刺激療法があります。
双極性障害の要因
遺伝的要素
双極性障害の発症は遺伝的要素が関与していると言われていますが、いまだに解明はされていません。
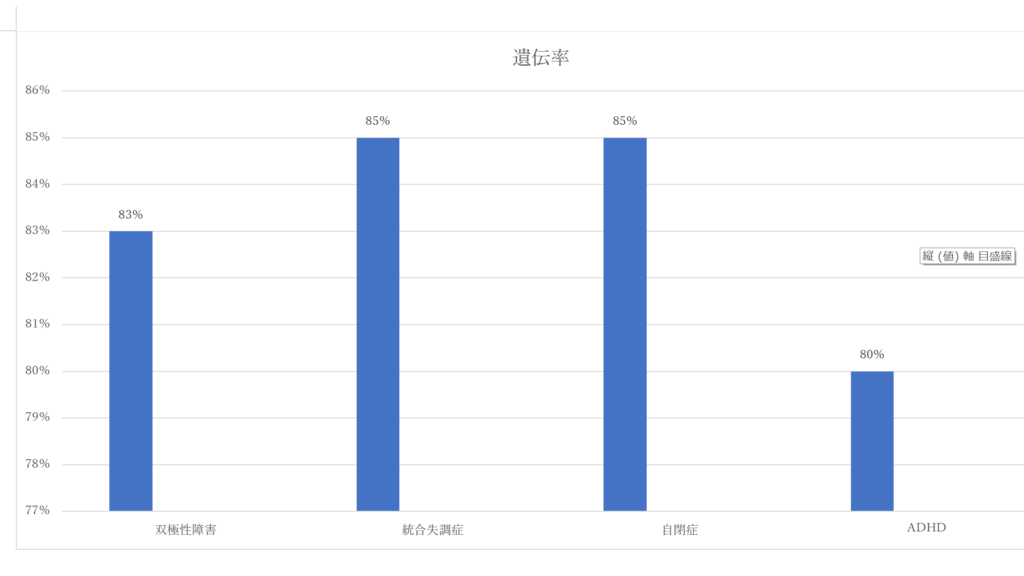
ある研究で一卵性と二卵生双生児を対象とした遺伝率は広義の意味で約 80%になります。ただし、8割の確率で遺伝するということではなく、遺伝情報が発症や病態に次のように関与するということです。
遺伝的研究は一卵性双生児の一人が発症した場合に約80%でもう一人も発症するということにな
例えば、遺伝率が約80%、一般の人の有病率1%のケースでは、片方の親が双極性障害として診断された場合の罹患する頻度は5〜10%程度だということです。両親とも双極性障害のケースでは50〜80%ともいわれています。
これは個の遺伝率と理解することではなく、集に対してのゲノムの影響が大きいか、小さいかの推定に用いる概念として捉えるものです。要するに80%は多因子遺伝を示す精神疾患ということになります。
このような疫学研究では、遺伝要因が双極性障害の発症に示唆されていてゲノム関連やコピー数変異の解析を行われていますが、未だに遺伝的メカニズムは解明されていません。
今後はゲノムワイドの変異やデノボ変異についての解析などと、双極性障害、統合失調症、発達障害、自閉スペクトラム症などの疾患の重複や連続性の同定がゲノム解析によって進んで、少しづつ解明されていくのだろうと思います。
環境、性格要素
環境、ストレスや性格の要素が直接の原因ではなく、きっかけになるといった捉えた方で発症には大きな出来事のストレスが引き金になっていることもあります。
例えば、家族との死別体験後にうつエピソードの状態が現れたケースでは、この体験に加え性格などが影響し生活リズムが破綻することで睡眠、覚醒リズムの乱れが長期間生じてしまい、うつエピソードの発症につながったという側面があります。その結果として睡眠不足が続くことが慢性化し、睡眠の欲求の低下が躁エピソードの発現にも結び付きます。
このページを含め、心理的な知識の情報発信と疑問をテーマに作成しています。メンタルルームでは、「生きづらさ」のカウンセリングや話し相手、愚痴聴きなどから精神疾患までメンタルの悩みや心理のご相談を対面にて3時間無料で行っています。
遺伝的要因のポイント
双極性障害(Bipolar Disorder)は、気分の波が大きく変動する精神障害で、うつ状態と躁状態の周期的な変動が特徴です。現在までにわかっている双極性障害についての主なポイントを挙げます。
治療方法
治療の中心は薬物療法となります。症状のコントロールに気分安定剤や抗精神病薬を用います。特に双極性Ⅰ型は長期にわたって薬物療法を継続することになります。気分安定剤は躁状態とうつ状態の治療と予防に効果があり、抗精神病薬は躁状態の即効治療に効果があります。薬物療法のほかに大切なことは双極性障害を受け入れることに加え、疾患のの理解や知識を高めるための心理教育、心理療法を行うことです。
維持療法
双極性障害の治療で重要なことは、90%以上と言われる再発の予防です。急性期治療(症状の重い時期の治療)と再発予防への取り組みには、気分安定薬、非定型抗精神病薬にも再発予防効果が確認されていますので、医師の指示の下で継続が重要となります。また、薬物療法の維持と共に心理社会的教育も含めた維持療法を行うことが大切となります。
心理療法
治療に大切なことは病気を理解したうえで十分な休養をとることですが、躁病相期には躁の認識が乏しいことから休養を避ける方が多くなります。
前項の例でも挙げたように、生活リズムの破綻、乱れを安定させ一定に保つようにできれば、再発する危険性を減らすことができるという治療法です。これを対人関係療法と社会リズム療法との組み合わせからなる対人関係・社会リズム療法を薬物療法と併用することによって、対人関係による葛藤の軽減と睡眠や覚醒、生活リズムを矯正し、対人関係と社会リズムを自覚させることで再発効果が増すと言われています。
治療薬の効果と副作用
双極性障害の治療は治療薬が主となります。気分安定薬で躁状態は1〜2か月で改善する場合も少なくありません。
双極性障害のうつ状態のエピソードでも抗うつ薬ではなく気分安定薬が使われます。この理由として抗うつ薬を使うことで短期的には有効ですが、継続することでうつ状態から急に躁状態が出現する躁転が起きやすくなり、混合性(うつ状態と躁状態が入り混じる)が引き起こされ辛い思いをしてしまいます。
単極性のうつ病と診断され三環系の抗うつ薬を使用された場合には、躁転や混合性のほか急速交代型(1年に4回以上うつ、軽躁、躁、混合性のいずれかが現れ繰り返す)が引き起こされる可能性が高くなります。この急速交代型は難治性だけでなく自殺率も高くなるために避けなければなりません。
薬物治療の第一選択は気分安定薬(リチウム)による単剤治療が基本となります。ただし、治療効果まで2〜4週間かかりますので即効性を求める場合は非定型抗精神病薬(オランザピン)がすぐれています。急性期(症状の重い時期)の場合には気分安定薬と非定型抗精神病薬の併用が躁状態を早急に改善させる効果があります。また、状態によっては睡眠薬や抗不安薬(ロラゼパム、クロナゼパムなど)を併用する場合もありますが、依存性や体制の観点から可能な限り短期間の使用にとどめることです。
最近では気分安定薬と同時に抗精神病薬を併用する医師も多くなってきています。理由として躁状態の病状進行が早く急速に悪化することもあるため、鎮静作用の強い抗精神病薬を最初から処方するようになってきています。その後2〜4週間の経過の間に躁病相の安定状態を観察しながら、抗精神病薬の併用の漸減、中止としていきます。
当然ながら、再発予防も含めた長期的な薬物療法としては気分安定薬(リチウムまたはバルプロ酸)が第一選択薬となります。ただし、非定型抗精神病薬には躁病相に対して即効性があり、再発予防効果も報告されていることから第一選択薬(オランザピン)の候補にも挙がっています。
薬物療法は躁状態を改善するだけでなく再発を防いで安定させる効果もあり、躁状態やうつ状態の治療と再発予防に有効となります。ただし、症状が治まったからと言って薬を飲まなかったり、適切な治療を受けないでいるとほとんどの人が再発を繰り返すのが特徴です。医師の指示通りに長期間にわたって服薬を継続していくことが大切です。症状再燃の兆候を見逃さずに、正しく服薬を継続することで治療を受けながら社会復帰することができるようになります。
最近では非定型抗精神病薬の内服薬のほかに持続性注射剤があり、一度の注射で効果が4週間続く優れものも加わりました。

| 躁 | 気分安定薬・抗精神病薬 |
| うつ | 気分安定薬・抗精神病薬(一部) |
| 予防 | 気分安定薬・抗精神病薬(一部) |
| 不眠 | 睡眠薬・抗精神病薬(一部) |
| 気分安定薬 | 気分の波を抑え安定させる目的で多幸感を主とした躁状態に有効(リチウム) 不快気分や易怒性などに有効(バルプロ酸) 再発予防効果 即効性はない 血中濃度のモニタリングが必要 副作用の説明が必要 併用薬の留意 妊婦や授乳中への安全性 |
| 抗精神病薬 | 躁状態のイライラを沈め気持ちを穏やかにする 睡眠を助ける働き 再発予防効果(オランザピン・クエチアピン・アリピプラゾール) 抗うつ効果(オランザピン・クエチアピン・ルラシドン) 糖尿病者は服用できない(オランザピン・クエチアピン) |
| 睡眠薬 | 寝つきが悪い、途中で目が覚め寝付けない、朝早く目が覚めるなど各症状に合わせる |
| 気分安定剤 |
| リチウム(炭酸リチウム) |
| 反応:多幸感や爽快気分を呈する典型的な躁病 反応しにくい症状は、①再発回数がとても多い➁混合状態③精神病相など焦燥感や不快感の強い症状や被害妄想が出る 抗躁効果:中程度、 抗うつ効果:中程度 再発予防効果:強 自殺企図や自傷行為にも有効 効き目は2〜3週間 |
| 副作用:①多尿➁甲状腺機能低下③意識障害④手指の振戦⑤消化器症状⑥腎機能など 重篤な副作用:リチウム中毒 |
| リチウム血中有効濃度(有効濃度と中毒濃度の幅が狭い):0.5〜1.2mEq/L 躁病エピソードには1.0mEq/Lと高い濃度が必要 適用量になるまで1週間に1回程度の測定 心疾患者には慎重を要する |
| バルプロ酸 |
| 反応:①混合状態➁急速交代型③焦燥感や不快感の強い方にも反応 反応しにくいのはうつエピソード(弱い傾向) 抗躁効果:中程度以上 抗うつ効果:弱 再発予防効果:中程度以上 効き目は1〜2週間 |
| 副作用:①嘔気➁過鎮静③血小板減少④頭痛⑤肝機能障害⑥胃部不快など 重篤な副作用:高アンモニア血症・肝機能障害 |
| バルプロ酸血中有効濃度:50〜70㎍/mL、また100㎍/mL必要なこともある |
| カルバマゼピン |
| 反応:躁状態 反応しにくいのはうつエピソード(弱い傾向) 抗躁効果:中程度以上 抗うつ効果:弱 再発予防効果:中程度 効き目は1〜2週間 |
| 副作用:①めまい➁嘔気③傾眠④複視⑤頭痛⑥薬疹など 重篤な副作用:重症薬疹・無顆粒球症・聴覚変化 |
| 血漿濃度:7〜12mg/L 他の薬剤との相互作用に注意 |
| 気分安定薬 【双極性障害の抗うつに効果あり】 |
| ラモトリギン |
| 反応:うつ状態-中程度(うつ症状の重い方) 躁状態には反応しない 3〜4週間で症状の改善 うつ病相への再発予防効果あり |
| 副作用:皮膚症状のアレルギー以外に大きな副作用が無いため使いやすさがある 重篤な副作用:重症薬疹 |
| 非定型抗精神病薬 |
| オランザピン |
| 抗躁効果-強 うつ症状にも効果 2〜3週間で症状の改善 |
| 副作用:眠気、食欲増加、体重増加、脂質異常、血糖値上昇 糖尿病には投与禁忌 即効性があり、リチウムやバルプロ酸と同程度の効果、ただし副作用が強いため内服の継続ができない リチウム・バルプロ酸に対する付加的治療の有効性が認められる |
| アリピプラゾール |
| 抗躁効果-中程度 うつ症状に効果なし 服用で4日目には症状の改善が認められる |
| 副作用:じっとしていられずそわそわ動き回る(アカシジア症状) |
| クエチアピン(保険適用外) |
| 抗躁効果-中程度 うつ症状にも効果 8週間の治療で約6割の方で症状改善 |
| 副作用:食欲増加、体重増加、脂質異常、血糖値上昇 糖尿病には投与禁忌 錐体外路症状や高プロラクチン血症が生じにくいので評価が高い リチウム・バルプロ酸に対する付加的治療の有効性が認められる |
| リスペリドン(保険適用外) |
| 抗躁効果-強 長時間作用(2週間)型の臀部筋肉注射 |
| 副作用:じっとしていられずそわそわ動き回る(アカシジア症状)、錐体外路症状や高プロラクチン血症が生じる リチウム・バルプロ酸に対する付加的治療の有効性が認められる |
| ルラシドン |
| 抗躁効果-中程度 6週間の治療によりうつ症状が改善(症状の改善は2週間から認められることもある) |
| 副作用:吐き気や眠気、じっとしていられずそわそわ動き回る(アカシジア症状) 体重増加が少ないために長期的使用 |
| アセナビン(保険適用外) |
| 抗躁効果-強 |
| 副作用:舌苔投与で下の奥に10分程度留めておくため苦みや下のしびれが起こる、眠気やめまい じっとしていられずそわそわ動き回る(アカシジア症状)、眠気、体重増加 副作用は弱いので評価が高い |
| 薬剤分類 | 主成分 | 躁 | うつ | 予防 |
| 気分安定薬 | リチウム | 〇 | 〇 | ◎ |
| バルプロ酸 | 〇 | △ | 〇 | |
| カルバマゼピン | 〇 | △ | 〇 | |
| ラモトリギン | × | 〇 | 〇 | |
| 抗精神病薬 | オランザピン | 〇 | 〇 | △ |
| アリピプラゾール | 〇 | × | 〇 | |
| クエチアピン | 〇 | 〇 | 〇 | |
| ルラシドン | 〇 | 〇 | 〇 | |
| リスペリドン | ◎ | × | △ |

妊娠中、授乳中の服用の安全性(妊婦への影響)が問われます。
| 気分安定剤 | FDA基準 | 薬剤添付書 | 豪州政府 | 授乳危険度 |
| リチウム | D | X | D | L4 |
| バルプロ酸 | D | C | D | L2 |
| カルバマゼピン | D | D | D | L2 |
| ラモトリギン | C | D | D | L2 |
| 抗精神病薬 | ||||
| オランザピン | C | D | C | L2 |
| アリピプラゾール | C | D | C | L3 |
| クエチアピン | C | D | C | L2 |
| リスペリドン | C | D | C | L2 |
| ルラシドン | B | D | B1 | ー |
| アセナビン | C | D | C | ー |
FAD(アメリカ食品医薬品局)
B:人での危険性の証拠がない
C:危険性を否定することはできない
D:危険性を示す確かな証拠がある
薬剤添付書(日本の添付書の記載)
C:治療上やむを得ないと判断する場合を除き投与しないこと
D:治療上の有益性が危険性を上回ると判断される場合のみ投与する(安全性は確立されていない)
X:禁忌
オーストラリア(豪州)基準
B1:奇形や胎児に対する悪影響の頻度が増大するという証左はない(データは不十分)
C:催奇形成はないが胎児に有害作用を引き起こす可能性がある
D:胎児の奇形や不可逆的な障害の頻度を増す可能性があると疑われる
Hale授乳危険度(影響)分類
L2:比較的安全
L3:おそらく安全
L4:おそらく危険
修正電気けいれん療法と反復経頭蓋磁気刺激療法

双極性障害の薬剤治療には有害作用や薬物相互作用がみられることもあります。また、薬剤の選択肢の幅が小さく、思うような効果のない方もいます。ある程度の効き目の後に再発、そして慢性化に陥る場合も少なくありません。
薬剤の副作用が強い、効果が不十分である、抵抗がある、出産後のうつ状態でも薬を避けたなど薬剤に対して抵抗のある方もいます。その他にも緊張、興奮、昏迷などで衰弱している、切迫した自殺の危険性がある、再発を繰り返している、などに当てはまる方はTMSやm-ETCを検討してみることも選択肢の一つとなります。
- 修正電気けいれん療法(m-ECT)
-
双極性障害やうつ病、重症の統合失調症の方が対象であり保険適用治療です。治療法はこめかみから脳に電気的刺激を加え、脳内に発作(てんかんと同じ波形)を誘発させて症状を改善する治療法です。最近はパルス波の通電装置を使っているため通電量が少なく脳への影響も軽減されています。また、全身麻酔、筋弛緩薬を使用し電気刺激を加えますので痛みはありません。
一般的には4〜12回、6〜12回、10〜15回など様々です。1回15分〜30分程度(1回の電流を流す時間などで回数が変わる)を1クールとし、週に数回の治療を施しています。
事前に適応検査後に治療をはじめます。経過次第によって3週間〜3ヶ月の入院期間となります。
治療の効果は永久的ではありませんので定期的に治療を行うことになります。
副作用は一過性の血圧上昇、頻脈、不整脈、頭痛などと、麻酔による覚醒時の混乱(せん妄)です。心血系合併症が生じる可能性もあります。 - 反復経頭蓋磁気刺激療法(r-TMS)
-
うつ状態が対象(躁状態は対応外)となり保険適用治療(保険適用条件がある)です。上記の修正電気けいれん療法の効果は高いのですが、身体上の問題から治療の適応外になった人には選択肢の一つとなります。
治療は頭に密着させた器具により磁場を発生させ、左側の背外側前頭前野を磁気刺激で活性化させ、偏桃体の過剰な活動を抑制させる効果で症状を改善させる治療法です。コイル装置のパルス磁場(ファラデー電磁誘導)が過電流を誘発し、神経細胞群を刺激し活性化させます。
一般的には1日40分間、週5日、4週から6週間の実施となります。経過次第ですが4週〜6週間の入院期間となります。
最近ではシータバーストの新プロトコールで、1回の治療時間は20分以内、週3回実施での効果も確認されています。繰り返し治療はしていきますが、入院は必要ありません。
副作用はほとんどありませんが、頭皮の刺激通、肩こり、頭痛など現れる合もありますが、慣れによって軽減されていきます。頻度は小さいのですが、耳鳴り、めまい聴力低下などがあります。
有効性は抗うつ薬の効果のない方の3割程度の回復率です。

DSM-5 精神疾患の診断・統計マニュアル:高橋三郎、大野裕(監訳)/医学書院
標準精神医学第8版:尾崎紀夫・三村將・水野雅文・村井俊哉/医学書院
双極性障害 病態の理解から治療戦略まで:加藤忠史/医学書院
精神科治療学Vol.36 特集 双極性障害を極める:松尾幸治ほか/星和書店
双極性障害の診断・治療と気分安定薬の作用機序:寺尾岳・和田明彦/新興医学出版社日本うつ病学会 https://www.secretariat.ne.jp/jsmd/iinkai/katsudou/soukyoku.html
日本うつ病学会治療ガイドラインhttps://www.secretariat.ne.jp/jsmd/iinkai/katsudou/data/guideline_sokyoku2020.pdf